PENGENDALIAN PENYAKIT MENULAR
LANGSUNG
A.
Tuberkulosis
Tuberkulosis
adalah penyakit menular langsung yang disebabkan oleh kuman TB (Mycobacterium
Tuberculosis). Sebagian besar kuman TB menyerang paru, tetapi dapat juga
mengenai organ tubuh lainnya. Pada awal tahun 1995 WHO telah merekomendasikan
strategi DOTS (Directly Observed Treatment Short-course) sebagai strategi dalam
penanggulangan TB dan telah terbukti sebagai strategi penanggulangan yang
secara ekonomis paling efektif (cost-efective), yang terdiri dari 5 komponen
kunci 1) Komitmen politis; 2) Pemeriksaan dahak mikroskopis yang terjamin
mutunya; 3) Pengobatan jangka pendek yang standar bagi semua kasus TB dengan
tatalaksana kasus yang tepat, termasuk pengawasan langsung pengobatan; 4) Jaminan
ketersediaan OAT yang bermutu; 5) Sistem pencatatan dan pelaporan yang mampu
memberikan penilaian terhadap hasil pengobatan pasien dan kinerja program
secara keseluruhan. Adapun analisis kegiatan program TB yang telah dicapai pada
tahun 2013 adalah sebagai berikut;
1.
Angka penjaringan Suspek.
Adalah jumlah suspek yang diperiksa
dahaknya diantara 100.000 penduduk pada suatu wilayah tertentu dalam 1 tahun.
Angka ini digunakan untuk mengetahui akses pelayanan dan upaya penemuan pasien
dalam suatu wilayah tertentu, dengan memperhatikan kecenderungannya dari waktu
ke waktu (triwulan/tahunan). Angka penemuan suspek TB dari tahun 2009
sampai dengan tahun 2013 capaian suspek cenderung menurun, angka cakupan suspek
yang tertinggi pada tahun 2010 sebanyak 6.260 suspek dan terendah pada tahun
2012 sebanyak 3780 suspek. Sedangkan cakupan suspek tahun 2013 sebanyak 3788 suspek, selanjutnya
data cakupan suspek pertahun dapat dilihat dalam tabel dibawah.
2.
Proporsi Pasien TB BTA Positif diantara
Suspek.
Proporsi pasien baru BTA positif
diantara suspek yang diperiksa (positivity rate) Adalah presentase pasien baru
BTA positif yang ditemukan di antara seluruh suspek yang diperiksa dahaknya.
Angka ini menggambarkan mutu dari proses penemuan sampai diagnosis pasien, serta
kepekaan menetapkan kriteria suspek. Angka proporsi pasien baru TB paru BTA
positif diantara suspek yang diperiksa ini sekitar 5 sd 15%. Angka ini bila
terlalu kecil (<5%) kemungkinan disebabkan antara lain karena penjaringan
suspek terlalu longgar, banyak orang yang tidak memenuhi kriteria suspek, atau
ada masalah dalam pemeriksaan laboratorium (negatif palsu). Sedangkan bila
angka ini terlalu besar (>15%) kemungkinan disebabkan antara lain karena
penjaringan terlalu ketat atau ada masalah dalam pemeriksaan laboratorium
(positif palsu). Seperti terlihat dalam table dibawah.
Berdasarkan grafik (perpuskesmas
proporsi pasien baru BTA positif di antara suspek yang diperiksa dahak
tahun 2013 masih dalam range target yang
diharapkan yaitu (5-15%). Pada tahun 2013, proporsi pasien baru BTA positif
diantara suspek yang terendah ada 9
Puskesmas. (10 %) sedangkan yang tertinggi Puskesmas Sui Rengas ( 18 %).
Meskipun proporsi Kubu Raya
pasien baru BTA positif diantara suspek yang diperiksa dahaknya mencapai hasil
yang diharapkan berkisar yaitu 5 sd 15%, namun beberapa Puskesmas memiliki
angka yang belum sesuai dengan yang diharapkan. Sebagaimana terlihat pada
grafik, puskesmas yang angkanya melebihi angka proporsi 15% tahun 2013 adalah Puskesmas Teluk Pakedai,
Sui Rengas dan Lingga. Hal ini
menunjukan bahwa penjaringan kasus di Puskesmas tersebut terlalu ketat
atau ada masalah dalam pemeriksaan
laboratorium (positif palsu). Hasil pemeriksaan laboratorium dapat dilihat dari
hasil pemantapan mutu eksternal (error rate).
3.
Angka Penemuan Kasus (Case Detection Rate =
CDR)
Angka penemuan kasus atau case
detection rate (CDR) Adalah presentase jumlah pasien baru BTA positif yang
ditemukan dan diobati dibandingkan dengan jumlah pasien baru BTA positif yang
diperkirakan ada dalam wilayah tersebut.Case Detection Rate menggambarkan
cakupan penemuan pasien baru BTA positif pada wilayah tersebut.Perkiraan jumlah
pasien baru TB BTA positif diperoleh berdasarkan perhitungan angka insidens
kasus TB paru BTA positif dikalikan dengan jumlah penduduk. Target Case
Detection Rate Program Penanggulangan Tuberkulosis Nasional dalam RPJMN tahun
2013 adalah minimal 70 %. Grafik Angka
Penemuan Kasus atau case detection rate (CDR) Tahun 2008 sd 2013 dibawah,
menggambarkan angka penemuan kasus TB tahun 2008- 2013 meningkat tetapi
tidak signifikan dengan pencapaian
terbesar 41.% pada tahun 2011 sedangkan untuk tahun 2013 capaian penemuan kasus
TB paru BTA positif masih lebih rendah dibandingkan tahun 2011 (40.1%) namun
angka tersebut belum memenuhi target RPJMN (70%). Seperti terlihat dalam grafik
dibawah.
Adapun angka penemuan kasus atau
case detection rate (CDR) pada tahun
2013 Di Kabupaten Kubu Raya ada 2 Puskesmas yang telah mencapai target yaitu
Puskesmas Batu Ampar 94.5% dan Puskesmas Rasau Jaya 87.4 %. Sedangkan Puskesmas Punggur hampir
mencapai target yaitu 69.5 %. Sedangkan Puskesmas lain belum mencapai target,
dan ada satu puskesmas yang belum menemukan
pasien TB. Selanjutnya pencapaian
penemuan TB perpuskesmas dapat dilihat dalam grafik dibawah.
Distribusi penemuan pasien TB di Kabupaten Kubu Raya tahun 2013 dari
jumlah penduduk sebesar 511235 jiwa, dengan suspek sebanyak 3788 suspek , BTA +
sebanyak 430 kasus, BTA Negatif dan Ronsen Positif sebanyak 118 kasus, ekstra
baru sebanyak 1 kasus, Kambuh sebanyak 6 kasus, default tidak ada, gagal tidak ada dan total kasus TB sebanyakdilihat
dalam table dibawah. 555 kasus. Selanjutnya distribusi penemuan pasien TB Kabupaten
Kubu Raya tahun 2013 dapat .
4.
Angka Konversi (Conversion Rate)
Angka konversi adalah
persentase pasien TB paru BTA positif yang mengalami konversi menjadi BTA
negatif setelah menjalani masa pengobatan intensif. Angka konversi dihitung
tersendiri untuk tiap klasifikasi dan tipe pasien, BTA postif baru dengan
pengobatan kategori-1, atau BTA positif pengobatan ulang dengan kategori-2.
Indikator ini berguna untuk mengetahui secara cepat kecenderungan keberhasilan
pengobatan dan untuk mengetahui apakah pengawasan langsung menelan obat
dilakukan dengan benar. Pada tahun 2013 Dinas kesehatan Kabupaten Kubu Raya
telah berhasil mengobati TB sebanyak 430 pasien, dan yang telah konversi
sebanyak 322 sementara ada 2 pasien yang
default, 1 pasien pindah dan 3 pasien meninggal dunia. Sedangkan yang belum
konversi sebanyak 102 pasien. Selanjutnya data konversi per puskesmas dapat
dilihat dalam tabel dibawah.
Indikator ini dapat
dihitung dengan cara mereview
seluruh pasien baru BTA Positif yang
mulai berobat dalam 3-6 bulan sebelumnya, kemudian dihitung berapa diantaranya
yang hasil pemeriksaan dahak negatif, setelah pengobatan intensif (2 bulan).
Angka minimal yang harus dicapai adalah 80 %. Angka konversi yang tinggi akan
diikuti dengan angka kesembuhan yang tinggi pula. Selain dihitung angka
konversi pasien baru TB paru BTA positif, perlu dihitung juga angka konversi
untuk pasien TB paru BTA positif yang mendapat pengobatan dengan kategori 2.
Angka konversi sementara tahun 2013 tingkat kabupaten masih belum tercapai yaitu baru mencapai 75 %
dari target 80 %, hal ini karena belum semua pasien melawati masa intensif,
Angka konversi TB BTA + akan diketahui pada trimester 2 tahun 2014. Ada pun
puskesmas yang telah mencapai konversi diatas 80 % adalah Puskesmas Batu Ampar,
Kubu, Teluk Pakedai,Sui Rengas,Sui Asam, Parit Timur dan lingga, selanjutnya
data konversi TB BTA + dapat dilihat dalam grafik dibawah .
5.
Angka Kesembuhan (Cure Rate)
Angka kesembuhan adalah
angka yang menunjukkan persentase pasien TB BTA
positif yang sembuh setelah selesai masa pengobatan, diantara pasien TB
BTA positif yang tercatat. Angka kesembuhan dihitung tersendiri untuk pasien
baru BTA positif yang mendapat pengobatan kategori 1 atau pasien BTA positif
pengobatan ulang dengan kategori 2. Angka ini dihitung untuk mengetahui
keberhasilan program dan masalah potensial.
. Selanjutnya hasil
pengobatan per puskesmas dapat dilihat dalam tabel dibawah.
Sedangkan angka kesembuhan pasien TB Tahun 2013 belum dapat dinilai
keseluruhan karena baru pada bulan ke 9-12 tahun 2014 hasil cure rate dapat
dinilai, adapun hasil cure rate seperti terlihat dalam tabel berikut.
Indikator ini dapat
dihitung dari pasien dengan cara mereview seluruh pasien baru BTA Positif yang
mulai berobat dalam 9 – 12 bulan sebelumnya, kemudian dihitung berapa
diantaranya yang sembuh, setelah selesai pengobatan. Angka minimal
yang harus
dicapai adalah 85%. Angka kesembuhan digunakan untuk mengetahui keberhasilan
pengobatan. Bila angka kesembuhan lebih rendah dari 85%, maka harus ada
informasi dari hasil pengobatan lainnya, yaitu berapa pasien yang digolongkan
sebagai pengobatan lengkap, default (drop-out atau lalai), gagal, meninggal,
dan pindah keluar. Angka default tidak boleh lebih dari 10%, sedangkan angka
gagal untuk pasien baru BTA positif tidak boleh lebih dari 4% untuk daerah yang
belum ada masalah resistensi obat, dan tidak boleh lebih besar dari 10% untuk
daerah yang sudah ada masalah resistensi obat.
Selain dihitung angka
kesembuhan pasien baru TB paru BTA positif, perlu dihitung juga angka kesembuhan untuk pasien TB paru
BTA positif yang mendapat pengobatan
ulang dengan kategori 2. Adapun angka kesembuhan pasien perpuskesmas dapat
terlihat dalam bentuk grafik dibawah.
6.
Proporsi Pasien TB Paru BTA Positif diantara
Semua Pasien TB Paru Tercatat.
Proporsi pasien baru BTA positif di antara semua
kasus Adalah presentase pasien baru BTA positif diantara semua pasien TB paru
tercatat. Indikator ini menggambarkan prioritas penemuan pasien TB yang menular
diantara seluruh pasien TB paru yang diobati. Angka ini diharapkan tidak lebih
rendah dari 65%. Karena akan menunjukan mutu diagnosis yang rendah, dan kurang
memberikan prioritas untuk menemukan pasien yang menular (pasien BTA Positif).
Seperti terlihat dalam table dibawah.
Grafik Proporsi BTA positif di antara seluruh kasus tahun 2013
Berdasarkan grafik di bawah, proporsi pasien baru BTA positif di antara seluruh
kasus 2013, yang terendah adalah
Puskesmas Kubu 52 % dan Sui Ambawang 55 %, sementara masih ada puskesmas yang
belum mendapatkan kasus. Sedangkan tertinggi
ada di Puskesmas Batu Ampar,
Terentang, Sui Radak, Teluk Pakedai, Punggur, S.Asam, Korpri, Lingga dan Kuala
Mandor B 100.%. Tahun 2013, angka
tingkat Kabupaten sudah diatas target yaitu 79 % dari target yang diharapkan
sebesar 65 % . Hal ini mengindikasikan bahwa apa bila target kuran dari 65 %
menandakan kurang memberikan prioritas menemukan kasus BTA positif. Demikian
juga sebaliknya apa bila target lebih dari 65 % menandakan bahwa prioritas
menemukan kasus BTA Positif. Selanjutnya
Proporsi pasien TB paru BTA positif di antara seluruh kasus Tahun 2013 dapat dilihat dalam dibawah.
7.
Proporsi pasien TB Anak diantara seluruh
pasien TB
Proporsi kasus TB anak di antara seluruh kasus Adalah persentase pasien
TB anak (0-14 tahun) diantara seluruh pasien TB tercatat. Angka ini sebagai
salah satu indikator untuk menggambarkan ketepatan dalam mendiagnosis TB pada
anak. Angka ini berkisar 8-12% pada angka maksimal 15%. Bila angka ini terlalu
besar dari 15%, kemungkinan terjadi overdiagnosis. Pada tahun 2007, pencatatan
dan pelaporan program TB belum mempunyai format yang memuat variabel anak
secara rinci sehingga kasus TB anak pada tahun tersebut tidak terlaporkan.
Adapun kasus TB anak diantara semua pasien TB Paru yang tercatat pada tahun
2013 sebanyak 15 anak (3%) dan seluruh kasus
TB sebanyak 555 kasus. Data kasus TB anak perpuskesmas dapat dilihat dalam tabel
dibawah.
Berdasarkan grafik dibawah ini, proporsi TB Anak diantara semua kasus
tahun 2013 berada dalam batas normal, namun apabila dilihat pada tingkat
puskesmas ada satu puskesmas yang proporsinya diatas 15 % yaitu puskesmas Kubu
sebesar 33 %, hal ini menunjukkan proporsi yang sangat bervariasi dari 0 %
sampai 33%. Grafik Proporsi Kasus TB Anak di Antara Seluruh Kasus Tahun 2011 sd
2013. Puskesmas dengan proporsi lebih dari 15.% adalah Puskesmas Kubu. Hal ini
mengindikasikan adanya kemungkinan over-diagnosis. Puskesmas dengan proporsi
<5% .Hal ini mengindikasikan kemungkinan adanya under-diagnosis dan under-
reporting.
8.
Angka keberhasilan pengobatan
atau success rate
Angka kesembuhan atau cure rate dan angka keberhasilan pengobatan atau
success rate Angka kesembuhan (CR) adalah angka yang menunjukkan presentase
pasien baru TB paru BTA positif yang sembuh setelah selesai masa pengobatan,
diantara pasien baru BTA positif yang tercatat. Angka minimal yang harus
dicapai adalah 85%. Angka kesembuhan digunakan untuk mengetahui hasil
pengobatan. Walaupun angka kesembuhan telah mencapai 85%, hasil pengobatan
lainnya tetap perlu diperhatikan, yaitu berapa pasien dengan hasil pengobatan
lengkap, meninggal, gagal, default, dan pindah.
• Angka
default tidak boleh lebih dari 5%, karena akan menghasilkan proporsi pasien
pengobatan ulang yang tinggi di masa yang akan datang yang disebabkan karena
penanggulangan TB yang tidak efektif.
• Peningkatan kualitas penanggulangan TB akan
menurunkan proporsi kasus pengobatan ulang antara 10 sd 20 % dalam beberapa
tahun.
Sedangkan angka pengobatan gagal untuk pasien baru BTA positif tidak
boleh ≥ 2% untuk daerah yang belum ada masalah resistensi obat, dan tidak boleh
≥ 10% untuk daerah yang sudah ada masalah resistensi obat. Angka keberhasilan
pengobatan (SR) menunjukkan presentase pasien baru TB paru BTA positif yang
menyelesaikan pengobatan (baik yang sembuh maupun pengobatan lengkap)diantara
pasien baru TB paru BTA positif yang tercatat. Dengan demikian angka ini
merupakan penjumlahan dari angka kesembuhan dan angka pengobatan lengkap. Angka
ini berguna untuk menunjukkan kecenderungan (trend) meningkat atau menurunnya
penemuan pasien pada wilayah tersebut. Angka ini dapat dihitung dengan cara
mereview seluruh kartu pasien baru BTA positif yang mulai berobat dalam 9 sd 12
bulan sebelumnya, kemudian dihitung berapa diantaranya yang sembuh setelah
selesai pengobatan. Oleh karena itu, pasien yang mendapatkan pengobatan di
tahun 2013 baru dapat dilaporkan di tahun 2014. Data yang disajikan masih belum
lengkap karena belum semua puskesmas melaporkan data hasil akhir pengobatan
secara tepat waktu.
Grafik dibawah menunjukan Angka Keberhasilan Pengobatan (success rate
/SR) Tahun 2008 sd 2012 Berdasarkan tersebut angka keberhasilan pengobatan
mencapai lebih dari 85%, bahkan angka ini mencapai >90%. Target RPJMN untuk
angka keberhasilan pengobatan di tahun 2012 adalah sebesar 91%. Jika
dibandingkan antara pencapaian dengan target maka pada tahun 2012 angka
keberhasilan pengobatan tercapai. Meskipun angka keberhasilan pengobatan dapat
dikatakan cukup baik tetapi angka kesembuhan
tahun 2012 merupakan kesembuhan yang terendah. Angka Kesembuhan atau
Cure Rate Tahun 2008 sd 2012 Target program : minimal 85% Target RPJMN: minimal
86% Target RPJMN: SR minimal 87%. Seperti terlihat dalam grafik dibawah.
Angka Keberhasilan Pengobatan (success rate/SR) per puskesmas di
Kabupaten Kubu Raya Tahun 2013 berdasarkan grafik dibawah belum ada yang mencapai 85 % karena baru bisa
dinilai setelah 9-12 bulan kemudian. Selanjutnya keberhasilan pengobatan dapat
dilihat dalam grafik dibawah.
9.
Kesalahan Laboratorium
Angka kesalahan laboratorium Angka kesalahan laboratorium yang
menyatakan presentase kesalahan pembacaan slide/ sediaan yang dilakukan oleh
laboratorium pemeriksa pertama setelah di uji silang (cross check) oleh BLK
atau laboratorium rujukan lain. Angka ini menggambarkan kualitas pembacaan
sediaan secara mikroskopis langsung oleh laboratorium pemeriksa pertama.
Saat ini pemeriksaan kesalahan dilakukan dengan metode Lot Sampling Quality ssessment
(LQAS). Waktu penghitungan angka ini berdasarkan sediaan dahak yang dikirim
laboratorium pemeriksa pertama (Puskesmas) yang melakukan uji silang sekitar
3-6 bulan sebelumnya. Angka ini menggambarkan kualitas pembacaan sediaan secara
mikroskopis langsung oleh laboratorium pemeriksa pertama. Ada 7 puskesmas yang telah mengirimkan cross chek
triwulan pertama, 6 Puskesmas triwulan ketiga dan 7 puskesmas triwulan keempat
yang mengirimkan cross chek dengan
menggunakan uji silang dengan metode Lot Sampling Quality Assessment
(LQAS) sedangkan puskesmas yang lain masih menggunakan metode konvensional
yaitu memerisa ulang 100% sediaan positif dan 10% sediaan negative.
Dari tabel tersebut dibawa
menunjukkan masih banyak fasyankes yang belum melaksanakan uji silang.
Presentase fasyankes dengan kualitas baik dari fasyankes yang melaksanakan uji
silang menunjukkan angka yang stabil. Fasyankes dengan kualitas baik pada
daerah yang melaksanakan uji silang secara konvensional merupakan fasyankes
dengan Error Rate ≤ 5%, sedangkan pada LQAS merupakan fasyankes tanpa KB (Kesalahan
Besar) dan atau KK (Kesalahan Kecil) ≤ 3. Dari cross chek 11 Puskesmas tersebut ada 7 puskemas mempunyai kesalahan besar dan
ada 3 puskesmas mempunyai kesalahan kecil ≤ 3.
Ada 3 puskesmas yang baik dalam cross chek yaitu puskesmas Sui Rengas,
Batu Ampar dan Sui Asam yang merupakan fasyankes tanpa KB (Kesalahan Besar) dan
atau KK (Kesalahan Kecil) ≤ 3.
10.
Angka notifikasi kasus atau case
notification rate (CNR)
Adalah angka yang menunjukkan jumlah pasien baru yang ditemukan dan
tercatat diantara 100.000 penduduk di suatu wilayah tertentu. Angka ini apabila
dikumpulkan serial akan menggambarkan kecenderungan penemuan kasus dari tahun
ke tahun di wilayah tersebut. Angka ini berguna untuk menunjukkan kecenderungan
(trend) meningkat atau menurunnya penemuan pasien pada wilayah tersebut.
Grafik Angka Notifikasi Kasus BTA Positif dan
Seluruh Kasus per 100.000 Penduduk Tahun 2013 Angka notifikasi kasus baru BTA
positif dan semua kasus tertinggi ada di puskesmas Rasau Jaya 216/100.000, Batu
ampar 198/100.000 dan terendah tidak
diketemukan kasus di Puskesmas Sui Kerawang (untuk kasus baru BTA positif dan
Seluruh Kasus), tahun 2013 tercatat di
Kabupaten Kubu Raya masih 108 per 100.000 penduduk diharapkan akan menunjukkan
peningkatan yang signifikan. Jika dibandingkan dengan target nasional
yaitu 210/100.000 penduduk.
B.
HIV/AIDS dan Penyakit Menular Seksual
Cakupan program pengendalian HIV dan AIDS tahun
2013 sebagaimana penjelasan di bawah ini:
1.
Kasus HIV dan AIDS serta
Persebarannya Penemuan kasus baru HIV dan AIDS di Kabupaten Kubu Raya dari
tahun 2009 hingga tahun 2013 cenderung meningkat. Seperti dalam grafik berikut
:
Tahun 2013 dilaporkan ada 25 kasus baru HIV. Meskipun kumulatif kasus
AIDS dari tahun ke tahun terus meningkat tetapi jumlah kasus baru AIDS di tahun
2013 lebih rendah dibandingkan tahun 2012 sebagaimana dapat terlihat dalam
grafik diatas.
Sedangkan sebaran penyakit HIV/AIDS pada tahun 2009 s/d 2013 seperti
terlihat dalam garfik dibawah, dengan kasus yang paling banyak di Puskesmas Sui
Raya dalam 48 kasus, Sui Durian 15 kasus, Sui Ambawang 10 kasus, Sui Kakap 9
kasus lain-lain 7 kasus (alamat pasti tidak diketahui) , Sui asam 6 kasus dan
Rasau Jaya 6 kasus.
Jumlah
Kasus HIV dan AIDS Menurut Tahun di Kabupaten Kubu Raya Tahun 2009 sampai
dengan 2013 Kasus AIDS di atas lebih banyak terjadi pada laki-laki 84 kasus
(72%) dibandingkan perempuan 33 kasus (28%) seperti terdapat dalam diagram
dibawah ini.
Sementara kelompok usia didominasi oleh kelompok
usia produktif 20-39 tahun (46 kasus).
Secara lengkap dapat dilihat pada grafik di bawah ini.
Grafik Persentase Kasus HIV/AIDS Menurut Jenis
Kelamin di Kabupaten Kubu Raya Tahun 2013 masih didominasi oleh laki-laki
sebanyak 19 kasus (76%) sementara Perempuan sebanyak 6 kasus (24%) seperti dalam diagram dibawah.
Grafik Persentase Kasus HIV/AIDS Menurut Kelompok
umur di Kabupaten Kubu Raya Tahun 2013 masih didominasi oleh usia produktif
usia 30-39 tahun sebanyak 9 kasus (36%) sebanyak 7 kasus (28%) seperti dalam grafik dibawah.
Sedangkan Grafik Persentase Kumulatif Kasus AIDS Menurut Kelompok Umur
di Kabupaten Kubu Raya Tahun 2009 s/d 31
Desember 2013 seperti terlihat dibawah
sama dengan grafik tahun 2013 yaitu didominasi usia 30-39 tahun sebesar (39.32
%) dan usia 20-29 tahun sebesar (30,77%) selanjutnya dapat dilihat di grafik
dibawah.
Apabila dilihat dari paparan maka
faktor risiko penularan dari ibu ke anak dari tahun 2009 ke tahun 2013
mengalami peningkatan dari 1,71 % menjadi
4 %.
2.
Faktor Risiko HIV dan AIDS di
Indonesia Cara penularan HIV-AIDS melalui pertukaran darah, seksual dan
vertikal dari ibu ke bayi/anaknya, namun bervariasi menurut faktor risikonya
dari waktu ke waktu. Pada era 80-90an penularan lebih banyak disebabkan oleh hubungan
homoseksual dan pada tahun 2001 sd 2005 lebih banyak disebabkan oleh penggunaan
jarum suntik (Intravenous Drug User/IDU). Dan saat ini penularan lebih banyak
disebabkan oleh hubungan heteroseksual. Secara lengkap faktor risiko penularan
dapat dilihat pada diagram di bawah ini.
Faktor risiko utama penularan HIV dan AIDS adalah melalui hubungan
heteroseksual.
3.
Infeksi Oportunistik Berdasarkan
infeksi oportunistik yang paling banyak adalah TB-HIV, karena TB dan HIV dapat
merupakan ko-infeksi, disusul oleh diare dan kandidiasis. Data di Kabupaten
Kubu Raya tentang infeksi Oportunistik
belum ada karena di Kabupaten belum mempunyai Rumah Sakit daerah sehingga kasus
infeksi oportunistik tidak ada data.
4.
Layanan Tes dan konseling
terkait HIV Keberadaan layanan tes dan konseling terkait HIV harus terjangkau
secara luas di masyarakat dalam upaya pengendalian, sehingga memudahkan akses
ke layanan pengobatan ART dan layanan dukungan lainnya. Tes dan Konseling HIV
merupakan pintu masuk (entry point) untuk membantu setiap orang mendapatkan
akses layanan komprehensif, baik informasi, edukasi, terapi atau dukungan
psikososial. Dengan terbukanya akses, maka kebutuhan akan informasi yang akurat
dan tepat dapat dicapai, sehingga proses pikir, perasaan dan perilaku dapat
diarahkan kepada perubahan perilaku yang lebih sehat. Cakupan program layanan
Konseling dan Tes Sukarela (KTS/VCT: Voluntary Counseling and Test) di Kabupaten Kubu Raya VCT sudah tidak
berjalan sebagaimana mestinya setelah bantuan operasional pada Rumah Sakit
kartika Husada dihentikan. Data yang dinas kesehatan dapat adalah data dari VCT
di Rumah Sakit Sudarso dan VCT lain yang ada di Kota Pontianak.
5.
Perawatan HIV dan Layanan ARV
Rumah sakit yang memberikan pelayanan ART sesuai dengan SK Menkes RI No.
782/MENKES/SK/IV/2011 tentang RS Rujukan Bagi Orang Dengan HIV/AIDS (ODHA)
sebanyak 355 RS Rujukan Bagi ODHA. Saat ini rumah sakit yang ada di Kubu Raya belum
melaksanakan pengobatan ARV. Sehingga dinas kesehatan kubu raya tidak ada data
penderita yang telah melakukan pengobatan dengan ARV dan penderita yang telah
jatuh pada kondisi AIDS.
6.
Faktor-faktor yang berpengaruh
terhadap cakupan pengobatan: rendahnya deteksi dini diagnosis HIV, pasien yang
layak mendapat pengobatan (eligible) menurut pedoman nasional belum siap untuk
menerima pengobatan karena masalah psikososial (tidak siap untuk berobat seumur
hidup), masalah transportasi (rumah jauh), dukungan keluarga, pasien masuk
sudah dalam taraf terminal, dan lain-lain. Faktor eksternal lain yang
berpengaruh besar adalah upaya penjangkauan terhadap ODHA masih belum optimal
karena masih adanya stigma dan diskriminasi sehingga penemuan kasus secara dini
belum optimal.
7.
Layanan Infeksi Menular Seksual
(IMS) IMS merupakan salah satu pintu masuk atau tanda-tanda adanya HIV. Total
kasus IMS yang ada di kabupaten kubu raya tahun 2013 belum bisa direkap karena
puskesmas tidak memberikan laporan tentang kasus IMS ke dinas kesehatan.
Dalam upaya pengendalian
HIV-AIDS dan IMS ada beberapa hal yang perlu dilakukan dan menjadi perhatian
antara lain :
a.
Percepatan dan perluasan program
dan layanan yang komprehensif. Sektor kesehatan dan jajarannya di semua
tingkatan akan berupaya meningkatkan jumlah fasilitas kesehatan yang peduli dan
mengerti permasalahan program dan layanan HIV-AIDS termasuk IMS, diagnosis
dini, konseling dan tes (K&T) terintegrasi dalam setiap bentuk program
maupun layanan kesehatan, pengurangan dampak buruk napza atau PTRM, dan akses
serta ketersediaan ART. Dalam era desentralisasi, sektor kesehatan di tingkat
Kabupaten dapat menetapkan target
percepatan dan perluasan program dengan memberikan perhatian beberapa hal sebagai
berikut:
1)
Peningkatan kualitas pengetahuan,
keterampilan dan kewenangan tenaga kesehatan di pelayanan maupun program.
2)
Ketersediaan dan kecukupan serta
berkesinambungan dalam hal logistik obat, bahan habis pakai dan alat kesehatan,
3)
Menyebarluaskan pengetahuan
komprehensif promosi, pencegahan, pengobatan dan rehabilitasi melalui
distribusi dan ketersediaan informasi, edukasi dan konseling yang bermutu
terutama penguatan substansi pesan tentang cara akurat mencegah penularan IMS
dan HIV melalui perilaku seks dan pertukaran darah, dan penularan dari ibu ke
bayi/anak beserta faktor dan populasi berisiko, serta pengelompokan media KIE
berdasarkan segmentasi populasi risiko tinggi, dan populasi umum.
4)
Meningkatkan efektivitas
penggunaan media KIE di pusat-pusat layanan kesehatan (RS, Puskesmas/ Klinik),
dan pusat informasi kesehatan pada spot populasi berisiko, beserta layanan yang
tersedia. Sektor Kesehatan tingkat kabupaten dan unit layana primer berupaya
menggerakkan partisipasi aktif kelompok dukungan sebaya ODHA, populasi berisiko
dan pemangku kepentingan lokal untuk pelaksanaan program komunikasi kesehatan
yang berorientasi membangun motivasi hidup sehat dan rendah risiko penularan
HIV.
5)
Meningkatkan cakupan pesan
tentang kesehatan reproduksi dan seks aman seperti menunda hubungan seks
pertama pada remaja dan pemuda, dan mengurangi jumlah pasangan seks pada
populasi berisiko.
6)
Menyebarluaskan informasi yang benar untuk
menghapus pandangan yang salah tentang penularan IMS dan HIV, pelayanan dan
pemeriksaan kesehatan bersahabat serta meningkatkan pelayanan pengobatan
terkait HIV dan AIDS.
7)
Meningkatkan cakupan pemakaian
kondom pada populasi penjaja seks dan menyediakan serta meresepkan kondom
sebagai alat kesehatan preventif bagi setiap pasien IMS.
8)
Meningkatkan pengurangan dampak
buruk narkoba melalui layanan PTRM, ketersediaan dan permintaan alat dan jarum
suntik steril sekali pakai bagi pengguna narkoba suntik dan menganjurkan
rehabilitasi.
b.
Meningkatkan jumlah fasilitas
kesehatan yang menyediakan layanan IMS, PTRM, KT HIV, dan TB-HIV, ART dan IO.
Peningkatan jumlah bertujuan untuk mendekatkan akses layanan agar:
1)
Prevalensi IMS dan HIV pada
populasi berisiko dapat dikendalikan.
2)
Meningkatnya jumlah peserta
aktif PTRM.
3)
Meningkatnya cakupan testing dan
konseling HIV pada populasi berisiko dan rawan tertular HIV, penderita TB dan
Ibu hamil .
4)
Meningkatnya cakupan penapisan
TB pada ODHA dan sebaliknya.
5)
Meningkatnya cakupan layanan
PMTCT
6)
Meningkatnya cakupan layanan ART
dan IO
c.
Meningkatkan kinerja supervisi,
bimbingan teknis, monitoring dan evaluasi dengan memperkuat kepemimpinan dan
koordinasi, serta sinkronisasi pelaksanaan sistem yang telah tersedia.
d.
Memperkuat konsolidasi dan
koordinasi pada semua jajaran sektor kesehatan di semua tingkatan.
e.
Memperkuat penyusunan
perencanaan program dan anggaran yang terpadu serta saling bersinergis di semua
tingkatan
f.
Menyusun rencana kerja spesifik
tentang sasaran prioritas program dan sub populasi, ukuran pencapaian hasil,
alur kerja, dan monitoring serta evaluasi
g.
Memperkuat alur kerja
pelaksanaan program yang saling bersinergis di masing-masing tingkat dan antar
tingkat.
h.
Memperkuat kebijakan dan
mekanisme pelaksanaan surveilans terpadu.
i.
Memperkuat pelaksanaan sistim
supervisi, bimbingan teknis, monitoring dan evaluasi program.
j.
Memperkuat koordinasi lintas
program dan lintas sektor terkait di masing- masing tingkat agar program
percepatan dan perluasan pengendalian IMS, HIV dan AIDS mendapat dukungan
politis dan teknis operasional.
k.
Membangun perspektif hidup sehat
dan rendah risiko penularan HIV. Sektor Kesehatan di masing-masing tingkat
melaksanakan advokasi kepada penentu keputusan dan pemangku kepentingan sebagai
usaha memperkuat dukungan sumberdaya dan dana, menciptakan suasana kondusif
untuk pelaksanaan program, dan menggerakkan partisipasi masyarakat dalam
pelaksanaan program.
Dalam rangka untuk melaksanakan Permenkes no 21 tahun 2013, yang
intinya bahwa semua puskesmas sudah dapat melakuka test HIV pada tahun 2014
KABUPATEN KUBU RAYA akan secara bertahap dan disesuaikan dengan sdm
melaksanakan test hiv pada 4 puskesmas : rasau jaya sui durian dan sui kakap.
8.
Pencapaian Indikator Renstra dan
MDG.
Dalam MDG, pengendalian HIV-AIDS
termasuk dalam Goal 6 yakni ‘Memberantas HIV AIDS, Malaria dan Penyakit
Lainnya’ dan memiliki dua (2) target dan empat (4) indikator sebagai berikut:
Target 6A: Mengendalikan penyebaran dan mulai menurunkan jumlah kasus
baru HIV/AIDS pada tahun 2015 Prevalensi HIV/AIDS <0,5 dengan cakupan (Tidak
ada data). Penggunaan kondom pada hubungan seks berisiko tinggi terakhir
45% dengan cakupan (tidak ada data).
Persentase remaja usia 15 -24 tahun yang memiliki pengetahuan komprehensif
mengenai HIV dan AIDS 75% dengan cakupan
(tidak ada data). Target 6B: Mewujudkan akses terhadap pengobatan HIV/AIDS bagi
semua yang membutuhkan sampai dengan tahun 2013 Proporsi penduduk terinfeksi
HIV lanjut yang memiliki akses pada obat-obatan anti retroviral 80% untuk di Kabupaten Kubu Raya cakupan
pemakaian ARV tidak bisa dinilai karena tidak data pemakaian ARV hal ini
disebabkan di Kabupaten tidak ada layanan ARV.
C. ISPA
Penemuan dan Penanganan Kasus ISPA pada Balita
ISPA khususnya Pneumonia masih merupakan masalah kesehatan masyarakat di
Kabupaten Kubu Raya terutama pada Balita. Dari total jumlah kunjungan yang ada tahun 2013
sebanyak 14.380 kasus penyakit ISPA
yang dilakukan pengamatan sebanyak
4.691 anak < 1 tahun, dan 9.689 anak 1-4 tahun. Sedangkan kasus
Pneumonia sebanyak 240 (4.53%) dengan
rincian 74 kasus pada anak <1 tahun dan 166 kasus pada anak 1-4 tahun.
Puskesmas yang
paling banyak melaporkan kasus ISPA adalah Puskesmas Sui Durian, Puskesmas Sui
Raya Dalam, Puskesmas Sui Kakap dan Sui Ambawang. Sedangkan persentase kasus pneumonia
terbanyak terdapat di Puskesmas Sui Asam 48.6%, Puskesmas Punggur 14,97 %,
Puskesmas Sui Ambawang 8,29 puskesmas
Sui Raya dalam 7,24 %. Dari laporan yang ada masuk pada Dinas kesehatan
kabupaten kubu Raya cakupan Pneumonia masih jauh dari target yang diharapkan
sebesar 80 %. Selanjutnya data kasus Pneumonia dan bukan Pneumonia dapat
dilihat dalam tabel dibawah :
Menurut
hasil Riskesdas 2007, pneumonia merupakan pembunuh nomor dua pada Balita (15,5%)
setelah diare (25,2%). Jika dibandingkan dengan hasil penelitian oleh Rudan,et
al (2004) di negara berkembang termasuk Indonesia insidens pneumonia sekitar
36% dari jumlah Balita. Faktor risiko yang berkontribusi terhadap insidens
pneumonia tersebut antara lain gizi kurang, ASI ekslusif rendah, polusi udara
dalam ruangan, , cakupan imunisasi campak rendah dan BBLR.
Sedangkan data kelengkapan dan ketepatan ISPA tahun 2013di Kabupaten Kubu
Raya sebesar 63.16 % (144 laporan) belum
sesuai dengan indikator nasional untuk kelengkapan laporan ISPA sebesar ≥90% ada 3 puskesmas yang tidak membuat laporan
yaitu puskesmas Batu Ampar, Padang Tikar dan Puskesmas Sui Kerawang. Puskesmas
yang telah mencapai target kelengkapan laporan adalah Puskesmas Lingga, Korpri,
Sui Kakap Sui rengas dan Sui Radak. Sedangkan ketepatan laporan sebanyak 1 %
(12 laporan ) masih jauh dari laporan yang diharapkan sebanyak ≥80%). Selanjutnya
data kelengkapan dan ketepatan laporan dapat dilihat seperti dalam tabel
dibawah ini :
Laporan kasus Pneumonia tahun 2013 seperti
terlihat dalam grafik dibawah bahwa kasus yang terbanyak ada di puskesmas Sui
Asam 48,1 %, Puskesmas Punggur 15 %, Puskesmas Sui Ambawang 8.3 % dan Puskesmas
Sui raya 7,2%. Sedangkan tingkat Kabupateb cakupan masih 4.5 %. Selanjutnya
data kasus Pneumonia dapat dilihat dalam
grafik dibawah.
Cakupan penemuan pneumonia balita dari tahun ke
tahun relatif tetap. Pada tahun 2013 mengalami peningkatan dibanding tahun sebelumnya,demikian juga
penemuan ISPA pada tahun 2013 mengalami peningkatan hal ini karena puskesmas
dengan sasaran besar mengirimkan laporan, namun demikian masih ada puskesmas yang belum
mengirimkan laporan secara lengkap.
Cakupan penemuan kasus ISPA dan Pneumonia pertahun seperti terlihat dalam
table dibawah.
Kasus Pnemonia Balita pada Tahun 2013 jika
dibandingkan dengan cakupan nasional
cakupan di Kabupaten Kubu Raya masih
jauh di bawah target yang di tetapkan yaitu 4.5% (Target 80%). Rendahnya angka
cakupan penemuan pneumonia Balita tersebut disebabkan antara lain: Puskesmas
banyak yang tidak memberikan laporan bulanan, laporan bulanan puskesmas tidak
mencakup pustu dan polindes serta praktek-praktek swasta, Sumber data laporan
cakupan program P2 ISPA sebagian besar berasal dari PUSKESMAS, data yang
didapat dari RS milik TNI AD dan AU tidak ada melaporkan sedangkan rumah sakit
pemerintah daerah belum ada . Karena tingginya frekuensi mutasi sebagian besar
tenaga kesehatan di daerah termasuk Pengelola program ISPA, serta keterbatasan
sumber daya terutama dalam Capacity building dan Supervisi (MTBS maupun
Tatalaksana kasus ISPA balita), sehingga banyak kasus pneumonia balita yang
Under reported. Ketepatan dan kelengkapan Laporan program P2ISPA relatif masih
rendah terutama dari puskesmas ke Kabupaten. Dan disamping itu sampai dengan
saat ini belum mempunyai angka insiden kasus Pneumonia balita, sehingga
perkiraan kasus pneumonia balita di Indonesia masih menggunakan estimasi 10%
dari populasi balita (WHO). Dana BOK belum dipergunakan secara optimal dalam
mendukung penemuan kasus pneumonia balita di Puskesmas (operasional luar
gedung). Beberapa kegiatan yang dilakukan dalam rangka peningkatan cakupan
penemuan pneumonia Balita tahun 2013 antara lain:
1.
Supervis dan pembinaan ke
puskesmas.
2.
Umpan balik dengan memberikan
laporan ke Puskesmas.
D.
Diare, Kecacingan & Penyakit Saluran
Pencernaan
Penyakit Diare merupakan penyakit endemis di
Indonesia dan penyakit potensial KLB yang sering disertai dengan kematian.
RISKESDAS tahun 2007 menunjukkan bahwa Penyakit Diare merupakan penyebab
kematian nomor satu pada bayi (31,4%) dan pada Balita (25,2%), sedangkan pada
golongan semua umur merupakan penyebab kematian yang ke empat (13,2%).
Angka
kesakitan diare semua umur pada tahun 2012 adalah 214 per 1.000 penduduk pada
tahun 2012 dan angka kesakitan diare balita pada tahun 2012 adalah 900 per 1000
balita. Angka kesakitan hasil kajian morbiditas diare tahun 2012 tersebut lebih
rendah dari tahun 2010 sebesar 411 per 1.000 penduduk dan episode diare balita
1,3 kali per tahun. Adapun sasaran dan target diare di kabupaten Kubu raya
dengan jumlah penduduk tahun 2013 sebanyak 529.465 penduduk dengan target semua
umur 11.331 penduduk, sasaran balita 52.947 penduduk dengan target sasaran 20 %
balita sebanyak 9.530 balita, data per
puskesmas dapat dillihat dalam table dibawah :
Cakupan diare balita perpuskesmas tahun 2013
seperti terlihat dalam grafik dibawah ada dua Puskesmas yang cakupannya
melebihi 100 persen yaitu puskesmas Sui Radak sebanyak 176.58 % dan Puskesmas terentang 102.03 %. Sedangkan
Puskesamas yang belum mencapai target 100 % ada
15 Puskesmas dengan dua puskesmas belum mengirimkan laporan yaitu puskesmas Sui Radak dan Puskesmas Padang
Tikar. Cakupan pada tingkat kabupaten baru mencapai 39.77 %. Selanjutnya data
cakupan diare balita perpuskesmas tahun 2013 dapat dilihat dalam grafik dibawah
.
Cakupan diare semua kelompok umur perpuskesmas tahun 2013 seperti terlihat
dalam grafik dibawah ada tiga Puskesmas yang cakupannya melebihi 100 persen
yaitu puskesmas Sui Radak sebanyak 226.5
%, Puskesmas terentang 191 % dan puskesmas Sui Asam 107 %. Sedangkan Puskesamas
yang belum mencapai target 100 % ada 15
Puskesmas dengan dua puskesmas belum mengirimkan laporan yaitu puskesmas Sui Radak dan Puskesmas Padang
Tikar. Cakupan pada tingkat kabupaten sudah mencapai 68.9 %. Selanjutnya data
cakupan diare semua kelompok umur perpuskesmas tahun 2013 dapat dilihat dalam
grafik dibawah .
Proporsi pengobatan dengan pemberian oralit pada
semua kasus Diare di Kabupaten Kubu Raya sebesar 96.5 % seharusnya 100% penderita
diare mendapatkan pengobatan dengan pemberian oralit. Ada tujuh puskesmas
yang melakukan pengobatan 100 % paien
diberi oralit yaitu Puskesmas Lingga, Sui Raya Dalam, Korpri, Teluk Pakedai,
Terentang dan Batu Ampar. Selanjutnya data pemberian oralit pada kasus diare semua kelompok umur perpuskesmas tahun
2013 dapat dilihat dalam grafik dibawah .
Proporsi pengobatan diare dengan pemberian zinc
pada kelompok umur balita di Kabupaten Kubu Raya sebesar 43.4 % seharusnya 100%
penderita diare mendapatkan pengobatan dengan pemberian zinc. Ada satu
puskesmas yang melakukan pengobatan 100
% pasien pada kelompok umur balita yang diberi zinc yaitu Puskesmas Korpri. Ada
2 Puskesmas yang belum mengirim laporan
dan satu puskesmas yang tidak memberikan zinc pada pasien diare yaitu puskesmas
Batu ampar. Selanjutnya data pemberian zinc pada kasus diare kelompok umur balita perpuskesmas tahun
2013 dapat dilihat dalam grafik dibawah .
Rata-rata pemakaian Oralit pada pengobatan diare
pada semua kelompok umur di Kabupaten Kubu Raya sebesar 5.8 saset seharusnya 6 saset. Ada sembilan puskesmas yang memeberikan
6 saset oralit pada pasien diare pada semua kelompok umur, yaitu
Puskesmas Sui Ambawang, Lingga, Sui Raya, Korpri, Sui Kakap, Teluk Pakedai,
Terentang, Kubu dan Batu Ampar. Selanjutnya data pemberian oralit pada kasus
diare pada semua kelompok umur perpuskesmas tahun 2013 dapat dilihat
dalam grafik dibawah .
Rata-rata pemakaian Zinc pada pengobatan diare
pada kelompok umur di Kabupaten Kubu
Raya sebesar 8.9 Tablet seharusnya 10 tablet. Ada tujuh puskesmas yang memberikan zinc 10 tablet, yaitu Puskesmas
Parit timur, Sui Raya, Korpri, Sui Kakap, Teluk Pakedai, Kubu dan Sui Kerawang. Tujuh puskesmas yang
memberikan zinc lebih dari 10 tablet karena puskesmas tersebut memberikan zinc
pada semua kelompok umur sementara menurut program zinc diberikan pada anak
balita. Selanjutnya data pemberian
zinc pada kasus diare pada
kelompok umur perpuskesmas tahun 2013 dapat dilihat dalam grafik dibawah
Demam tifoid disebut juga dengan Typus
abdominalis atau typoid fever.
Demam tipoid ialah penyakit infeksi akut yang biasanya terdapat pada
saluran pencernaan (usus halus) dengan gejala demam satu minggu atau lebih
disertai gangguan pada saluran pencernaan dan dengan atau tanpa gangguan
kesadaran.
Demam tifoid disebabkan oleh bakteri Salmonella
typhi atau Salmonella paratyphi dari Genus Salmonella. Bakteri
ini berbentuk batang, gram negatip, tidak membentuk spora, motil, berkapsul dan
mempunyai flagella (bergerak dengan rambut getar). Bakteri ini dapat hidup
sampai beberapa minggu di alam bebas seperti di dalam air, es, sampah dan debu.
Bakteri ini dapat mati dengan pemanasan (suhu 600C) selama 15 – 20 menit,
pasteurisasi, pendidihan dan khlorinisasi.
Demam Tifoid merupakan salah satu
penyakit infeksi endemic di Asia, Afrika latin, Karibia dan Oceania, termasuk
Indonesia. Penyakit ini tergolong penyakit menular yang dapat menyerang banyak orang melalui makanan
dan minuman yang terkontaminasi.Besarnya angka pasti kasus demam tifoid di
dunia sangat sulit ditentukan karena
penyakit ini dikenal mempunyai gejala dengan spektrum klinis yang sangat
luas. Data World Health Organization
(WHO) tahun 2003 memperkirakan terdapat sekitar 17 juta kasus demam tifoid di seluruh dunia dengan
insidensi 600.000 kasus kematian tiap tahun. Di negara berkembang, kasus demam
tifoid dilaporkan sebagai penyakit endemis dimana 95% merupakan kasus rawat
jalan sehingga insidensi yang sebenarnya adalah 15-25 kali lebih besar dari
laporan rawat inap di rumah sakit.
Di Indonesia kasus ini tersebar secara
merata di seluruh propinsi dengan insidensi di
daerah pedesaan 358/100.000 penduduk/tahun dan di daerah perkotaan
760/100.000 penduduk/ tahun atau sekitar
600.000 dan 1.5 juta kasus per tahun.Umur penderita yang terkena di Indonesia dilaporkan antara 3-19
tahun pada 91% kasus
Beberapa faktor penyebab demam tifoid
masih terus menjadi masalah kesehatan
penting di negara berkembang meliputi pula keterlambatan penegakan
diagnosis pasti.Penegakan diagnosis
demam tifoid saat ini dilakukan secara klinis dan melalui pemeriksaan laboratorium. Diagnosis demam
tifoid secara klinis seringkali tidak tepat karena tidak ditemukannya gejala klinis spesifik
atau didapatkan gejala yang sama pada beberapa
penyakit lain pada anak, terutama pada minggu pertama sakit. Hal ini
menunjukkan perlunya pemeriksaan
penunjang laboratorium untuk konfirmasi penegakan diagnosis demam tifoid.
Sementara di puskesmas yang ada di Kabupaten Kubu Raya belum didukung oleh
laboratorium yang memadai, sehingga kasus yang ada merupakan kasus suspek
berdasarkan gejala, Adapun kasus suspek
demam typoid di Kabupaten Kubu
Raya tahun 2013 berjumlah 1.918 kasus, selanjutnya suspek demam tifoid dapat
dilihat dalam tabel di bawah.
E.
Kusta & Frambusia
Penyakit Kusta Tahun 2000 mempunyai arti penting
bagi program pengendalian kusta. Pada tahun 2000, dunia dan khususnya negara
kita Indonesia berhasil mencapai status eliminasi. Eliminasi didefinisikan
sebagai pencapaian jumlah penderita terdaftar kurang dari 1 kasus per 10.000
penduduk. Dengan demikian, sejak tahun tersebut di tingkat dunia maupun
nasional, kusta bukan lagi menjadi masalah kesehatan bagi masyarakat. Diagnosis
dini dan pengobatan dengan menggunakan MDT (Multi Drug Therapy) merupakan kunci
utama dalam keberhasilan mengeliminasi kusta sebagai masalah kesehatan
masyarakat. Pengobatan MDT berhasil menurunkan beban penyakit kusta dunia
secara dramatis dari 5,2 juta kasus terdaftar pada tahun 1985 menjadi 192.246
kasus pada akhir tahun 2010. Di Indonesia sendiri, pengobatan dengan MDT
berhasil menurunkan 84,6% kasus. Dari 126.221 kasus terdaftar pada tahun 1985
menjadi 20.023 kasus pada akhir tahun 2011. Sejak tercapainya status eliminasi
kusta, situasi kusta di Indonesia menunjukkan kondisi yang relatif statis. Hal
ini dapat terlihat dari angka penemuan kasus baru kusta yang berkisar antara 7
hingga 8 per 100.000 penduduk per tahunnya. Begitu pula halnya dengan angka
penderita terdaftar yang berkisar antara 0,8 hingga 0,9 per 10.000 penduduk.
Adapun kegiatan pokok pencapaian program pengendalian penyakit kusta dari tahun
2009 sampai 2013 dapat dilihat dalam tabel dibawah. Pada umumnya capaian kasus
kusta dari tahun 2009 sampai 2013 meningkat, baik kasus anak, proporsi cacat
dan dan puskesmas yang melayanai pengobatan kusta.
Sementara kasus Kusta menurut Puskesmas pada tahun
2013 puskesmas yang paling banyak
menemukan kasus adalah puskesmas sui Durian sebanayak 5 kasus sementara
puskesmas lainnya menemukan masing-masing satu kasus, untuk lebih lanjut data
kasus perpuskesmas dapat dilihat dalam tabel berikut ini.
Penemuan kasus Kusta di Kubu Raya dari tahun 2008
sampai 2013 cenderung meningkat, sementara data tahun 2013 belum semua
puskesmas melaporkan jumlah kasusnya. Kegiatan penjaringan yang dilakukan oleh
petugas puskesmas masih pasif dan tenaga puskesmas yang ada belum terlatih
sehingga untuk melakukan diagnose masih menunggu konfermasi dari wasor kusta
kabupaten, yang telah dilatih sebagai wasor kusta. Kasus yang ditemukan masih
banyak yang tipe MB dari pada tipe PB, sehingga diperkirakan masih banyak
penularan yang terjadi dengan lebih banyak ditemukan kusta tipe MB. Selanjutnya data kasus kusta dapat dilihat
dalam bentuk grafik dibawah.
Grafik dibawah
menunjukan angka penemuan baru kasus kusta (CDR) berdasarkan Tahun
penemuan dari tahun 2008 sampai tahun 2013, pada tahun 2012 CDR tertinggi sebesar 3,1 %
dan pada tahun 2013 CDR sebesar 2,8 %., dari data tersebut menggambarkan tingkat endemisitas penyakit
kusta di suatu daerah dan tingkat keaktifan petugas dalam penemuan penderita
kusta di wilayah kerjanya, Berdasarkan jumlah puskesmas yang menemukan kasus
baru penyakit kusta terjadi peningkatan dari tahun 2008 sampai tahun 2013.
Selanjutnya data CDR pertahun dapat dilihat dalam grafik dibawah.
Untuk data CDR perpuskesmas dapat dilihat dalam
grafik dibawah CDR tertinggi ada di puskesmas Sui Kerawang, selanjutnya data CDR perpuskesmas
tahun 2013 dapat dilihat dalam grafik dibawah .
Tingkat endemisitas penyakit kusta di
Kabupaten Kubu Raya terjadi peningkatan dari tahun ke tahun, dimana Prevalensi
Rate pada tahun 2008 sebesar 0,4 per 10.000 penduduk, 2010 Prevalensi Rate
sebesar 0.6 per 10.000 penduduk dan pada tahun 2013 Prevanlensi Rate sebesar
0.23 per 10.000 penduduk sedangkan untuk target Nasional Program pemberantasan
penyakit kusta Prevalensi Rate harus di bawah dari 1 per 10.000 penduduk, dari
data tersebut Kabupaten Kubu Raya masih dibawah target 1 per 10.000 penduduk maka Kabupaten Kubu
Raya masih termasuk daerah yang tingkat endemisitasnya rendah / penularan
penyakit kusta yang masih rendah. Namun demikian ada area yang merupakan basih
kusta yang penularannya masih tinggi.
.
Grafik dibawahmenunjukan Proporsi Cacat
Tingkat 2 Kusta dan Proporsi Anak di antara Kasus Baru Tahun 2008 sd 2012 Dari
grafik dibawah dapat diketahui bahwa proporsi penderita anak di antara kasus baru
lebih tinggi dari 2 % dibanding data
tahun sebelumnya sedangkan proporsi penderita cacat kusta tingkat 2 diantara
kasus baru menurun tetapi masih tinggi jika dibandingkan dengan standar yang
diharapan yaitu < 5 %.
Pengendalian Frambusia
Frambusia
di Indonesia Seperti halnya penyakit kusta, penyakit frambusia juga merupakan
penyakit yang utamanya mengenai jaringan kulit. Penyakit ini tidak menimbulkan
kematian. Namun demikian bila tidak ditangani dengan baik frambusia dapat
menimbulkan kecacatan. Frambusia biasanya terjadi di daerah yang sulit
dijangkau (end of the road) oleh pelayanan kesehatan. Masyarakat miskin dengan
kebersihan perorangan dan sanitasi lingkungan yang jelek sering terinfeksi oleh
penyakit ini. Secara nasional angka prevalensi frambusia sudah kurang dari 1
per 100.000 penduduk, namun hingga saat ini frambusia masih menjadi masalah
kesehatan di Indonesia. Prevalensi penyakit frambusia turun secara bermakna
dalam kurun waktu 1985 hingga 1995. Pada periode itu, angka prevalensi frambusia
turun secara dramatis dari 2,21 per 100.000 penduduk menjadi hampir mendekati
0. Setelah tahun 1995, penurunan prevalensi frambusia berjalan lambat. Hal ini
disebabkan oleh berbagai faktor antara lain upaya pemberantasan yang tidak
adekuat karena program frambusia bukan merupakan program prioritas. Kabupaten
kubu raya sejak tahun 2008 sampai dengan tahun 2013 ini belum ditemukan kasus
frambusia, untuk menyatakan Kabupaten Kubu Raya bebas Frambusia maka selama 3 tahun berturut-turut hasil survei
serologi menunjukkan hasil yang baik (negatif) maka kabupaten tersebut berhak
mendapat sertifikat bebas frambusia dari WHO. Semtara Kabupaten Kubu Raya
sampai saat ini belum pernah melakukan survey serologi sehingga walau pun tidak
ada kasus maka belum bisa dinyatakan bebas frambusia. Untuk itu kedepan diharapkan ada dana untuk
melakukan suvei serologi.
.
PENGENDALIAN Penyakit Bersumber Binatang
A.
Malaria
Malaria merupakan salah satu penyakit
menular yang masih menjadi masalah kesehatan masyarakat baik di dunia maupun di
Indonesia. Malaria di dunia berdasarkan The World Malaria Report 2011 sebanyak
lebih dari 655 ribu orang meninggal pada tahun 2010 dimana 81% terjadi di
Afrika, dan 6% nya terjadi di Asia. Secara keseluruhan terdapat 3,3 Milyar
penduduk dunia tinggal di daerah berisiko (endemis) malaria yang terdapat di
106 negara. Indonesia merupakan salah satu negara yang masih terjadi transmisi
malaria (Berisiko Malaria/Risk- Malaria), dimana pada tahun 2010 terdapat
sekitar 229.819 kasus malaria positif, sedangkan tahun 2011 menjadi 256.592
kasus. Upaya penanggulangan malaria telah dilakukan sejak lama, dimulai pada
dekade tahun 1952 -1959 yang pada akhir periode ini Presiden Soekarno
mencanangkan program pembasmian malaria yang dikenal dengan sebutan “Komando
Operasi Pembasmian Malaria” (KOPEM). Tanggal 12 November tersebut kemudian
ditetapkan sebagai Hari Kesehatan Nasional. Penggalakkan pemberantasan malaria
melalui gerakan masyarakat yang dikenal dengan Gerakan Berantas Kembali Malaria
atau ”Gebrak Malaria” telah dicetuskan pada tahun 2000. Gerakan ini merupakan
embrio pengendalian malaria yang berbasis kemitraan berbagai sektor dengan
slogan “Ayo Berantas Malaria”. Berdasarkan Gebrak Malaria tersebut, dalam
rangkaian Peringatan Hari Malaria Sedunia tahun 2012 dibentuklah Forum Nasional
Gebrak Malaria (FNGM) pada tanggal 12 April 2012. Anggota FNGM ini berasal dari
berbagai bidang, sektor dan institusi. FNGM ini diharapkan dapat memberikan
masukan bagi kebijakan program pengendalian Malaria menuju eliminasi.
Pengendalian malaria di Indonesia yang tertuang dalam Keputusan Menteri
Kesehatan Republik Indonesia Nomor 293/MENKES/SK/IV/2009 tanggal 28 April 2009
tentang Eliminasi Malaria di Indonesia bertujuan untuk mewujudkan masyarakat
yang hidup sehat, yang terbebas dari penularan malaria secara bertahap sampai
tahun 2030. Strategi yang ditempuh adalah pencapaian eliminasi secara bertahap
dengan sasaran dan target sebagai berikut : 1. Kepulauan Seribu (Provinsi DKI
Jakarta), Pulau Bali, dan pulau Batam pada tahun 2010; 2. Pulau Jawa, Provinsi
NAD, dan Provinsi Kepulauan Riau pada tahun 2015; 3. Pulau Sumatera (Kecuali
Provinsi NAD dan Provinsi Kepulauan Riau), Provinsi NTB, Pulau Kalimantan, dan
Pulau Sulawesi pada tahun 2020; dan 4. Provinsi Papua, Provinsi Papua Barat,
Provinsi Maluku, Provinsi NTT dan Provinsi Maluku Utara, pada tahun 2030.
Kebijakan dalam pengendalian malaria
adalah : 1. Semua penderita yang
dicurigai malaria harus dikonfirmasi laboratorium baik menggunakan mikroskop
maupun test diagnostic cepat (Rapid Diagnostic Test/RDT) 2. Pengobatan
menggunakan terapi kombinasi Artemisinin (Artemisinin based Combination Therapy
/ ACT) 3. Pencegahan dengan menggunakan kelambu berinsektisida, penyemprotan
dinding rumah (Indoor Residual Spraying/IRS). 4. Kemitraan melalui Forum Gebrak
Malaria.
Endemisitas Malaria Stratifikasi endemisitas
wilayah di Indonesia dibagi menjadi : • Endemis Tinggi adalah API > 5 per
1.000 penduduk • Endemis Sedang adalah API berkisar antara 1 – < 5 per 1.000
penduduk • Endemis Rendah adalah API 0 -
1 per 1.000 penduduk • Non Endemis
adalah daerah yang tidak terdapat penularan malaria (Daerah pembebasan malaria)
atau API = 0, seperti Provinsi DKI Jakarta.
Angka
Kesakitan Malaria tingkat Kabupaten Kubu Raya kasus malaria selama tahun 2011 –
2013 cenderung menurun yaitu pada tahun 2011 angka Annual Paracite Incidence
(API/ Insidens parasit malaria) sebesar 0.4/1.000 menjadi 0.21/1.000 penduduk
pada tahun 2012 dan menjadi 0.14/1.000 penduduk pada tahun 2013. Angka ini
cukup bermakna.
karena diikuti dengan intensifikasi upaya
pengendalian malaria yang salah satu hasilnya adalah peningkatan cakupan
pemeriksaan sediaan darah atau konfirmasi laboratorium (lihat grafik
Dari
data yang dilaporkan ke Subdit Malaria diperoleh gambaran peta endemisitas
malaria sebagai berikut: Gambar 2.C.3.1 Peta Endemisitas Malaria di Indonesia
Tahun 2010 Gambar 2.C.3.2 Peta Endemisitas Malaria di Indonesia Tahun 2011
124. 124 Gambar 2.C.3.3
Peta Endemisitas Malaria di Indonesia Tahun 2012 Berdasarkan peta endemisitas
tersebut diatas diperoleh gambaran tentang situasi endemisitas malaria di
kabupaten/kota di Indonesia pada tahun 2010 - 2012. Sedangkan persentase
kab/kota berdasarkan tingkat endemisitasnya pada tahun 2010, 2011 dan 2012
dapat dilihat pada tabel di bawah ini: Tabel 2.C.3.1 Tingkat Endemisitas
Kabupaten/Kota di Indonesia berdasarkan API Tahun 2010 sd 2012 Tingkat
Endemisitas Kab/Kota 2010 2011 2012 Rendah 65.86 % 71 % 71.22% Sedang 17.17 %
17 % 15.90% Tinggi 16.97 % 12 % 12.88% Dari gambaran peta dan tabel endemisitas
malaria di Kabupaten/Kota terlihat penurunan jumlah daerah endemis tinggi
dimana pada tahun 2009 kabupaten/kota yang termasuk daerah endemis tinggi
sebanyak 24,1 %, pada tahun 2010 sebanyak 16,97% dan pada tahun 2012 sebanyak
12,88 %. Data kasus tahun 2012 mempunyai tingkat kelengkapan laporan sebesar
80%. Dari peta endemisitas terlihat bahwa papua, papua barat dan NTT masih
berwarna merah (endemis tinggi) karena kondisi geografis dan banyak daerah
terpencil (menyebabkan kesulitan untuk akses ke layanan kesehatan),
keterbatasan sumber daya manusia, sarana dan prasarana. b. Angka Kesakitan
Malaria Secara nasional kasus malaria selama tahun 2005 – 2012 cenderung
menurun yaitu pada tahun 2005 angka Annual Paracite Incidence (API/ Insidens
parasit malaria) sebesar 4,10/1.000 menjadi 1,69/1.000 penduduk pada tahun
2012. Angka ini cukup bermakna karena diikuti dengan intensifikasi upaya
pengendalian malaria yang salah satu hasilnya adalah peningkatan cakupan
pemeriksaan sediaan darah atau konfirmasi laboratorium (lihat grafik
125. 125 Persentase
Pemeriksaan Sediaan darah suspek Malaria tahun 2008 sd 2012). Angka kematian
malaria tahun 2012 di Indonesia sebanyak 252 orang. Dalam Renstra Kemenkes RI
tahun 2010 sd 2014, malaria menjadi salah satu indikator kinerja kementerian
kesehatan dengan target dan capaian sebagai berikut : Tabel 2.C.3.2 Target dan
capaian Indikator P2 Malaria pada Renstra Kementerian Kesehatan RI Tahun 2010
sd 2014 Indikator Renstra Kemenkes RI Dalam Pengendalian Malaria : Angka
Penemuan Kasus Malaria Per 1.000 Penduduk (API per 1.000 Penduduk) TAHUN 2010
TAHUN 2011 TAHUN 2012 TAHUN 2013 TAHUN 2014 Target 2 1,75 1,5 1,25 1 Capaian
1,96 1,75 1,69 Berdasarkan tabel di atas, API (Annual Paracite Incident) per
1.000 penduduk telah mengalami penurunan walaupun target renstra tahun 2012
sebesar 1,5 tidak tercapai. API tidak mencapai target karena: 1. Kelengkapan
laporan meningkat, yaitu sebesar 87% (dibandingkan dari tahun sebelumnya) 2.
Kesadaraan Health seeking behaviour meningkat sehingga masyarakat yang sakit
banyak yang datang ke Unit Layanan Kesehatan. Dan diikuti dengan pengobatan
bagi penderita positif malaria 3. Persentase Konfirmasi laboratorium meningkat
menjadi 93 %. Sebaran jumlah kasus malaria menurut provinsi tahun 2012 dapat
dilihat pada grafik berikut : Grafik 2.C.3.1 Distribusi Jumlah Kasus Malaria
per Provinsi di Indonesia Tahun 2012
126. 126 Berdasarkan grafik
tersebut dapat dilihat, bahwa jumlah kasus malaria paling tinggi masih di
daerah timur Indonesia seperti NTT, Papua dan Papua Barat, namun jika dilihat
API nya, maka yang tertinggi adalah Provinsi Papua. c. Persentase Pemeriksaan
Sediaan Darah (Konfirmasi Laboratorium) Grafik 2.C.3.2 Persentase Pemeriksaan
Sediaan Darah Suspeck Malaria Tahun 2008 sd 2012 Berdasarkan cakupan konfirmasi
laboratorium belum semua suspek malaria dilakukan pemeriksaan sediaan darahnya
baik secara mikroskopis (laboratorium) maupun dengan Rapid Diagnosis Test (RDT)
Malaria. Dari tahun 2008 sd 2012 pemeriksaan sediaan darah terhadap jumlah
suspek malaria terus meningkat secara signifikan yaitu pada tahun 2008 sebesar
48% sedangkan pada tahun 2012 meningkat menjadi 93%. d. Persentase Penderita
Malaria yang Diobati Persentase penderita malaria yang diobati merupakan
persentase penderita malaria yang diobati sesuai pengobatan standar dalam kurun
waktu 1 tahun dibandingkan dengan jumlah kasus malaria positif dalam tahun
tersebut. Pencapaian persentase penderita malaria yang diobati ACT pada tahun
2012adalah sebesar 81,78% yaitu setiap penderita tersangka malaria dilakukan
pemeriksaan sediaan darah dan apabila hasilnya positif maka diobati menggunakan
ACT. Angka ini meningkat dibanding tahun 2010 yang baru mencapai 66,3%. Pengobatan
terhadap penderita positif malaria belum 100% dikarenakan: masih adanya
pengobatan malaria dengan menggunakan obat selain ACT (misal khloroquin) dan
ACT tidak boleh dikonsumsi oleh ibu hamil trimester pertama.
Upaya Pencegahan Penularan
Malaria Pemakaian kelambu berinsektisida merupakan salah satu strategi untuk
mengurangi faktor resiko penularan malaria. Dalam rangka pencapaian salah satu
tujuan dari Millenium Development Goals (MDGs), yaitu maka kegiatan program
pengendalian malaria terkait yang telah dijalankan saat ini adalah dengan
pembagian kelambu yang bertujuan untuk melindungi penduduk dari
127. 127 gigitan nyamuk
penyebab penyakit malaria terutama untuk balita dan ibu hamil. Grafik 2.C.3.3
Jumlah Kelambu yang sudah Didistribusikan ke Masyarakat Tahun 2008 sd 2012 Saat
ini di Indonesia, jumlah penduduk berisiko adalah sekitar 149 juta jiwa dan
jumlah kelambu yang telah tersedia dimasyarakat sampai dengan tahun 2012
sekitar 6,4 juta kelambu. Jumlah kelambu tersedia dimasyarakat adalah jumlah
kelambu yang sudah didistribusikan dikurangi dengan jumlah kelambu yang sudah
kadaluarsa (lebih dari 3 tahun sejak didistribusikan). Apabila 1 kelambu
diperkirakan mampu melindungi 2 sd 3 orang dari anggota keluarga maka sekitar
12,8 sd 19,2 juta jiwa yang terlindungi dengan kelambu. Pada tahun 2012 jumlah
kelambu yang dibagikan sebanyak 642.210 buah, dibagikan ke seluruh Provinsi di
Indonesia kecuali : DKI Jakarta, Jawa Barat dan Aceh. Kebijakan Pendistribusian
kelambu malaria Indonesia saat ini adalah : 1) Penggunaan kelambu
berinsektisida harus didasarkan pada data penyakit malaria dan memperhatikan
sosial budaya masyarakat 2) Pelaksanaan distribusi dan penggunaan kelambu
dilakukan secara rutin dan kampanye, dengan pendekatan integrasi antara lintas
program, lintas sektor serta mitra terkait. 3) Kelambu berinsektisida yang
digunakan harus mengacu pada ketentuan teknis 4) Seluruh penduduk berisiko
terlindungi dari penularan malaria melalui penggunaan kelambu berinsektisida 5)
Penggunaan kelambu berinsektisida, diutamakan yang efektifitasnya lama
(LLIN’s).
128. 128 Sedangkan strategi
pendistribusian kelambu dilakukan dengan : 1) Menggalang Kemitraan dengan
Lintas program, Lintas sektor, LSM/Civil Society, Swasta dan Masyarakat dalam
perencanaan, pengadaan, distribusi dan pemantauan penggunaan. 2) Melaksanakan
Komunikasi, Informasi dan Edukasi (KIE) agar masyarakat bersedia menggunakan
kelambu berinsektisida sehingga penggunaan kelambu dianggap sebagai kebutuhan
(budaya). 3) Memberdayakan Masyarakat hingga mampu membeli kelambu
berinsektisida sendiri antara lain melalui sistim bergulir (revolving fund)
atau arisan. 4) Mendukung ketersediaan dan kemudahan masyarakat untuk mendorong
& memperoleh secara gratis dan ataumembeli kelambu berinsektisida, serta 5)
Meningkatkan advokasi, fasilitasi dan pembinaan dalam pendistribusian kelambu
di masyarakat. Selain pendistribusian kelambu kepada populasi berisiko, upaya
pencegahan penularan malaria lainnya adalah penyemprotan rumah dengan
menggunakan insektisida atau indoor residual spraying. f. Dukungan Kegiatan
Pengendalian Malaria 1) Forum Gebrak Malaria / Roll Back Malaria Upaya
penanggulangan malaria tidak berhasil optimal bila hanya bertumpu pada sektor
kesehatan semata karena berkaitan dengan berbagai aspek lainnya. Hal inilah
yang mendasari negara-negara WHO berkomitmen untuk meluncurkan gerakan
intensifikasi pengendalian malaria dengan kemitraan global, Roll Back Malaria
Initiative (RBMI) pada Oktober 1998. Sebagai bentuk operasional dari RBMI, di
Indonesia upaya pemberantasan malaria melalui kemitraan dengan seluruh komponen
masyarakat ini dikenal sebagai Gerakan Berantas Kembali Malaria (Gebrak
Malaria), dicanangkan oleh Menteri Kesehatan pada 8 April 2000 di Kupang, Nusa
Tenggara Timur. Lebih lanjut, Indonesia bertekad untuk melakukan eliminasi
malaria pada 2030, sesuai dengan Keputusan Menkes No.293/Menkes/SK/IV/2009
tanggal 28 April 2009 tentang Eliminasi malaria di Indonesia. Pelaksanaan Gebrak
Malaria di berbagai daerah harus dilaksanakan secara intensif dan komprehensif
dengan melibatkan berbagai sektor, keahlian, organisasi profesi dan organisasi
kemasyarakatan terkait sebagai mitra. Oleh karena itu, pada rangkaian
Peringatan Hari Malaria Sedunia tahun 2012, dibentuklah Forum Nasional Gebrak
Malaria (FNGM) pada tanggal 12 April 2012. Anggota FNGM ini berasal dari
berbagai bidang, sektor dan institusi. FNGM ini diharapkan dapat memberikan
masukan bagi kebijakan program pengendalian Malaria menuju eliminasi. Forum
Nasional Gebrak Malaria merupakan forum koordinasi lintas program dan lintas
sektor yang bertugas membantu Menteri Kesehatan melalui Direktorat Jenderal PP
dan PL untuk merumuskan berbagai kebijakan dan strategi dalam menggerakkan kegiatan
pengendalian malaria, serta menggalang kemitraan dengan berbagai stakeholder
terkait menuju
129. 129 tercapainya
eliminasi malaria tahun 2030. Forum ini terbagi menjadi enam komisi, yaitu
Komisi Diagnosis dan Pengobatan Malaria; Komisi Laboratorium; Komisi Penilaian
Eliminasi; Komisi Pengendalian Faktor Risiko; Komisi Kemitraan; dan Komisi
Operasional Riset. Secara umum, Forum Nasional Gebrak Malaria memiliki tugas
untuk melakukan kajian ilmiah tentang pelaksanaan diagnosis dan pengobatan
malaria terkini guna merekomendasikan strategi dan pedoman penatalaksanaan
kasus malaria yang efektif dan aman; melakukan kajian ilmiah tentang kualitas
laboratorium dan pemeriksaan malaria serta merekomendasikan hasilnya; melakukan
advokasi dan sosialisasi ditingkat pusat dan daerah untuk meningkatkan
kemitraan dan komitmen; melakukan telaah terhadap hasil penilaian tim
monitoring eliminasi di Kabupaten/Kota atau Provinsi dan mengusulkan kepada
Menteri Kesehatan untuk memperoleh sertifikat bebas malaria tingkat wilayah dan
kepada WHO untuk tingkat nasional apabila memenuhi persyaratan; melakukan
telaah kebijakan pengendalian vektor malaria dan faktor risiko lainnya; serta
merumuskan, memfasilitasi dan menggerakkan kerjasama lintas program dan lintas
sektor. 2) Pusat Pengendalian Malaria (Malaria Center) Pusat Pengendalian
Malaria (Malaria Center) adalah wadah yang dibentuk atas inisiatif dan komitmen
Pemerintah Daerah sebagai pusat koordinasi kegiatan pengendalian malaria dari
berbagai aspek menuju eliminasi dengan melibatkan seluruh pemangku kepentingan
yang terkait dibawah koordinasi Kepala Daerah. Kepala daerah, seperti Gubernur
di tingkat provinsi dan Bupati/Walikota pada tingkat kabupaten/kota,
bertanggung jawab untuk kegiatan Malaria Center. Tujuan Pendirian Malaria
center adalah mendukung pemerintah daerah dalam upaya pengendalian malaria
menuju percepatan eliminasi malaria. Beberapa Malaria Center telah didirikan di
Provinsi Maluku Utara dan beberapa kabupaten di Maluku Utara, yaitu Tidore
Kepulauan, Halmahera Selatan, Halmahera Barat, Halmahera Tengah, Ternate,
Halmahera Timur dan Kepulauan Sula, serta Provinsi Sumatera Utara yaitu
Kabupaten Mandailing Natal. AIDS, TB dan Malaria Center di Provinsi Aceh, di
Malaria Center juga memiliki fungsi sebagai pusat pelatihan di beberapa
Provinsi.
130. 130 Berikut adalah
foto - foto gedung Malaria Center: Gambar 2.C.3.4 Malaria Center di Halmahera
Selatan Maluku Utara Gambar 2.C.3.5 Malaria Center di Mandailing Natal Sumatera
Utara Gambar 2.C.3.6 ATM Center di Aceh
131. 131 3) Pos Malaria
Desa (Posmaldes) Pos malaria desa atau posmaldes merupakan tempat untuk
pemberdayaan masyarakat dalam pengendalian malaria, dibentuk secara mandiri dan
berkelanjutan oleh dan untuk masyarakat. Sampai dengan tahun 2012 telah dibentuk
2000 posmaldes di daerah di Indonesia Timur dan NTB. Serta 225 Posmaldes di
wilayah Kalimantan dan Sulawesi. Tujuan dari pendirian posmaldes adalah untuk
mengurangi angka kesakitan dan kematian malaria dengan meningkatkan penemuan
kasus dan pengobatan melalui partisipasi aktif dari masyarakat. Ditargetkan
pada tahun 2013 akan didirikan sebanyak 80 pos malaria desa di daerah
Kalimantan dan Sulawesi. Berikut adalah foto – foto Pos Malaria Desa dan
kadernya: Gambar 2.C.3.7 Pos Malaria Desa dan Kader Posmaldes Data Kematian
Malaria Tahun 2012
B. Arbovirosis
1.
Demam Berdarah Dengue
Demam berdarah Dengue (DBD) adalah penyakit infeksi virus akut yang disebabkan
oleh virus dengue yang tergolong Arthropod-Borne Virus, genus Flavivirus,
famili Flaviviridae. DBD ditularkan melalui gigitan nyamuk Aedes spp. Aedes
aegypti dan Aedes albopictus merupakan vektor utama penyakit DBD.
Jumlah penderita DBD yang dilaporkan
pada tahun 2013 sebanyak 127 kasus dengan jumlah kematian 2 orang (IR= 24,0 per
100.000 penduduk dan CFR= 1,60 %). Selama tahun 2013 terdapat 1 Puskesmas yang
melaporkan kejadian KLB yaitu puskesmas Sui Kerawang karena sebelumnya daerah
ini belum ada kasus DBD. Jumlah kasus DBD yang terbanyak ada di Puskemsa Sui
Durian (45 kasus), Puskesmas Rasau jaya ( 22 kasus)puskesmas Sui Raya dalam (16
kasus), Puskesmas sui Ambawang (15
kasus). Puskesmas-Puskesmas tersebut
memiliki jumlah penduduk yang besar dengan tingkat kepadatan penduduk yang
tinggi sehingga merupakan salah satu faktor resiko penyebaran DBD.
Sedangkan kematian ada 2 yaitu di
Puskesmas Sui Ambawang dan puskesmas Rasau Jaya. Kematian ini dari audit karena
keterlambatan orang tua membawa anaknya kesarana kesehatan.
Angka Kesakitan/ IR DBD per Puskesmas
Tahun 2013 Target nasional angka kesakitan (IR) DBD tahun 2013 yaitu < 52
per 100.000 penduduk. Terdapat 2 puskesmas
yang memiliki angka kesakitan DBD di atas target nasional tahun 2013
yaitu Puskesmas Sui Kerawang dan puskesmas Rasau Jaya.
Sedangkan kasus DBD dalam kurun waktu
lima tahun seperti terlihat dalam grafik dibawah ini, kasus terbanyak pada tahun 2009 sebanyak 963
kasus sedangkan kasus pada tahun berikutnya
ada kemungkinan kecenderungan untuk meningkat dan perlu adanya
kewaspadaan pola lima tahunan penyakit DBD yaitu pada tahun 2014.
Angka Bebas Jentik (ABJ) Tahun 2009 sd
2013 Angka Bebas Jentik (ABJ) sejak tahun 2009 sampai dengan 2013 belum
mencapai target nasional (≥ 95%). Namun validitas data ABJ di atas belum dapat
dijadikan ukuran pasti yang menggambarkan kepadatan jentik secara Kabupaten.
Hal ini dikarenakan pelaporan data ABJ belum mencakup seluruh wilayah Desa di
kabupaten Kubu Raya. Sebagian besar puskesmas tidak melaksanakan kegiatan
Pemantauan Jentik Berkala (PJB) secara rutin, disamping itu kegiatan kader Juru
Pemantau Jentik (JUMANTIK) tidak berjalan disebagian besar wilayah dikarenakan
keterbatasan alokasi anggaran di daerah untuk kedua kegiatan tersebut.Data ABJ
di Kabupaten Kubu Raya belum ada satu puskesmaspun yang telah mencapai target yang ditetapkan sebesar 95 %. Untuk selanjutnya data ABJ Perpuskemas
dapat dilihat dalam data dibawah
Dari jenis kelamin ternyata lebih
banyak jenis kelamin perempuan (53%) di
banding jenis kelamin laki-laki (47 %).
Dan disamping itu kegiatan perempuan lebih bayak di dalam gedung jika di
bandingkan denganlaki-laki.
Jumlah persentase kasus menurut
golongan umur yang terbanyak usia 5-14 tahun sebanyak 47.2 % yaitu dimana pada
usia ini adalah usia anak sekolah dan kemungkinan terbesar terkena di sekolah,
untuk itu perlu dilakukan pengasapan di sekolah dari tingkat TK sampai SMP.
Demam Chikungunya
Demam
Chikungunya infeksi virus akut yang disebabkan virus Chik yang tergolong
Arthropod-Borne Virus, genus Alphavirus famili Togaviridae.
Berdasarkan hasil investigasi diduga telah
terjadi KLB penyakit chikungunya di Kabupaten Kubu Raya, khususnya di , Desa
Jawa tengah, Kecamatan Sui Ambawang. Penyebaran KLB kasus chikungunya ini
berada diwilayah RT.01 RW 02 dan RT.02 RW.03, dengan jumlah kasus mulai dari
tanggal 12 September 2011 sampai dengan tanggal 10 Oktober 2011 sebanyak 41
penderita dan tidak ada kematian karena penyakit ini.
Tahun 2012 dan tahun 2013 tidak ada laporan
adanya kasus kejadian demam Chikungunya dalam kurun waktu
2 tahun terakhir dan hingga saat ini belum pernah
dilaporkan adanya kematian akibat Chikungunya. Faktor penyebab turunnya kasus
antara lain kondisi cuaca yang relatif kering dengan curah hujan yang rendah.
Adanya community imun, jika pada lokasi pernah terkena chikungunya maka dalam
jangka waktu yang lama kurang lebih 15 tahun ke depan baru akan muncul, juga
kemungkinan ada kasus chikungunya tapi tidak dilaporkan oleh puskesmas.
C.
Japanese Encephalitis
Japanese
Encephalitis (JE) adalah penyakit radang akut pada otak yang disebabkan oleh virus Japanense Encephalitis
yang tergolong Flavivirus dengan dengan gejala demam, kaku pada leher, kejang
dan gangguan keseimbangan serta koordinasi. JE merupakan penyakit yang
berakibat fatal, hasil penelitian di RS Sanglah Bali apabila penderita sembuh
dapat menimbulkan sequele (kecacatan) ± 46% dengan kematian (CFR) 16%,
reservoir utama (amplifier) virus JE adalah babi. Virus JE ditularkan ke
manusia lewat gigitan nyamuk. Culex tritaeniorhynchus merupakan vektor yang paling
dominan. Data kasus JE di Indonesia sampai saat ini belum secara rutin
diperoleh melalui surveilans JE di Rumah Sakit (RS) hanya dalam bentuk kegiatan
penelitian survey serologi baik terhadap manusia dan reservoir-nya yang
dilakukan oleh Badan Litbangkes dan Ditjen PP & PL. Sampai dengan tahun
2013 belum pernah ditemukan Japanese Encephalitis (JE) .
D. Filariasis, Schistosomiasis dan kecacingan
Filariasis
atau elephantiasis atau penyakit kaki gajah, adalah penyakit yang disebabkan
infeksi cacing filaria dan ditularkan melalui gigitan nyamuk . Penyakit ini
tersebar luas di pedesaan dan perkotaan. Dapat dan menyerang semua golongan
tanpa mengenal usia dan jenis kelamin. Di dunia terdapat 1,3 miliar penduduk
yang berisiko tertular penyakit kaki gajah di lebih dari 83 negara dan 60%
kasus berada di Asia Tenggara. Penyakit kaki gajah merupakan salah satu
penyakit yang terabaikan (NTD/Neglelected Tropical Disease). Dapat menyebabkan
kecacatan, stigma, psikososial dan penurunan produktivitas penderitanya dan
lingkungannya. Diperkirakan kerugian ekonomi mencapai 43 trilyun rupiah
(Kementerian Kesehatan, 2009), jika tidak dilakukan Pemberian Obat Massal Pencegahan
filariasis. Dengan berbagai akibat tersebut, saat ini penyakit kaki gajah telah
menjadi salah satu penyakit yang diprioritaskan untuk dieliminasi, Di prakarsai
oleh WHO sejak 1999, pada tahun 2000 diperkuat dengan keputusan WHO dengan
mendeklarasikan “The Global Goal of Elimination of Lymphatic Filariasis as a
Public Health Problem by the Year 2020”.
Filariasis
dilaporkan pertama kali di Indonesia oleh Haga dan Van Eecke pada tahun 1889.
Dari ketiga jenis cacing filaria penyebab filariasis, Brugia malayi mempunyai
penyebaran paling luas di Indonesia. Brugia timori hanya terdapat di Indonesia
Timur yaitu di Pulau Timor, Flores, Rote, Alor dan beberapa pulau kecil di Nusa
Tenggara Timur. Sedangkan Wuchereria bancrofti terdapat di Pulau Jawa, Bali, NTB
dan Papua.
Dalam
perkembangannya, saat ini di Indonesia telah teridentifikasi ada 23 spesies
nyamuk dari 5 genus yaitu : Mansonia, Anopheles, Culex, Aedes dan Armigeres
yang menjadi vektor filariasis. Distribusi vektor filariasis menurut lokasi
spesies mikrofilaria ditemukan di berbagai wilayah
Upaya
pemberantasan penyakit kaki Gajah
filariasis di Kabupaten Kubu Raya
sudah dimulai sejak masih bergabung dengan Kabupaten Pontianak yang
dilaksanakan sejak tahun 1980 melalui
pengobatan massal di lokasi endemis, dengan dosis rendah, dimana pengobatan ini
dimaksudkan untuk memberantas mikrofilaria dalam darah manusia sehingga rantai
penularan menjadi terputus dan tidak ada penularan lagi. Namun hasil pengobatan massal tersebut tidak
ditindaklanjuti dengan survei darah jari untuk evaluasi. Hasil kegiatan
Pemberantasan Filaria sejak tahun 1980 sampai 1994 tidak ada arsip datanya,
baik di Dinas Kesehatan Kabupaten Pontianak maupun di Dinas Kesehatan Provinsi
Kalimantan Barat.
Pada tahun 1997/1998 dilakukan survey evaluasi di Desa
Punggur Kecil ~ Kecamatan Sungai Kakap dengan hasil Mf rate 0%. Tahun 1999 dilakukan survei evaluasi di
Kecamatan Teluk Pakedai yang meliputi 3 desa, dilakukan oleh Subdit Filarisasis
dan Schistosomoasis bersama Dinas Kesehatan Provinsi Kalimantan Barat dan
Kabupaten Pontianak, hasil yang didapat
menunjukkan Mf rate rata-rata 3,92 %
dengan spesies Brugia Malayi. Namun hasil survei tersebut tidak disampaikan ke
Dinas Kesehatan Kabupaten Pontianak, sehingga tidak dilakukan tindak lanjut terhadap hasil survei tersebut.
Pada Tahun 2001 dilakukan survei darah jari di Desa Teluk
Bayur Kecamatan Terentang hasil yang
didapat menunjukkan Mf rate 1,97 %. Hasil tersebut ditindaklanjuti dengan
pengobatan massal selama 40 minggu dengan dosis rendah 100 mg/minngu; hasil
pengobatan menunjukan penduduk yang minum obat sampai 40 minggu
sebesar 78,7 %. Pada Tahun 2003
dilakukan survei evaluasi terhadap pengobatan massal tersebut; Mf rate-nya masih menunjukkan diatas 1 % yaitu
1,47% dan tahun 2003 diikutsertakan dalam pengobatan massal dosis
tinggi selama 5 tahun. Hasil survei yang dilakukan
Tahun 1997 s/d 1998.
Pada tahun 2003 dilakukan survei darah jari dalam
rangka menentukan daerah endemis filaria di Desa Sui. Asam – Kecamatan Sui.
Raya, Desa Selat Remis Kecamatan Teluk Pakedai
dan Desa Rasau Jaya I Kecamatan
Rasau Jaya. Hasil survei di Desa Sui Asam memberikan hasil Mf rate 6,6 %, sehingga
wilayah kerja Puskesmas Sui Asam dinyatakan sebagai daerah endemis dan akan
dilakukan pengobatan massal dosis tinggi pada tahun 2003.
Hasil
survei darah jari tahun 2003 di Desa Selat Remis Kecamatan Teluk Pakedai memberikan hasil Mf
rate 2,1 % dan hasil survey evaluasi tahun 1999 di tiga desa memberikan hasil
Mf rate 2,46 % dan Kecamatan Teluk Pakedai dinyatakan sebagai daerah Endemis
Filaria; sehingga direncanakan akan
dilakukan pengobatan massal pada
tahun 2004 dengan dosis tinggi se - Kecamatan Teluk Pakedai yang meliputi 13
Desa. Sedangkan hasil survey Desa Rasau Jaya I Kecamatan Rasau Jaya memberikan hasil Mf rate 0%.
Sementara kepadatan rata-rata mikrofilaria di Desa Selat
Remis adalah 12,39/20 cµ mm, hasil ini lebih tinggi bila dibandingkan dengan
kepadatan mikofilaria di Desa Sui. Asam (9,5/20 cµ mm) dan kepadatan rata-rata
di Kabupaten Pontianak (10,23 cµ mm). Dengan kepadatan rata-rata mikrofilaria
yang cukup tinggi ini, perlu diwaspadai efek samping yang akan timbul pada saat
pengobatan massal.
Pengobatan
di Kabupaten Kubu Raya dimulai dari Kabupaten Pontianak, pengobatan secara
missal dimulai secara bertahap mulai tahun 2002 dan masih berlanjut sampai
sekarang (2013), Ada beberapa puskesmas yang telah menyelesaikan pengobatan
yaitu Puskesmas Sui Radak, Terentang, Sui Asam, Sui
Kerawang, batu Ampar, Padang Tikar, Teluk Pakedai, Kubu, Rasau Jaya, Sui
Rengas, Sui Kakap dan Punggur. Sedangkan Puskesmas yang sedang melakukan
pengobatan sampai tahun ke 4 adalah Puskesmas Parit Timur, Kuala Mandor B,
Linggga dan Sui Ambawang, sedangkan Puskesmas yang belum melaksanakan
pengobatan adalah Puskesmas Sui Durian, Sui Raya Dalam dan Korpri. Jadi
pelaksanaan Pengobatan filarial masih dilaksanakan perwilayah dimana sebagai
pelaksana atau IU (implementation unit) penanganan filariasis adalah setingkat
Puskesmas di karenakan kurangnya dukungan dana.
Dan dari
hasil Transmission Assesment Survey (TAS) dan rekomomendasi yang diberikan
untuk Kabupaten kubu Raya harus melaksanakan POMP Filariasis 2 putaran. Dan
karena Kabupaten Kubu Raya melaksanakn POMP Filariasis tidak seluruh Kabupaten
maka Pusat menyarankan dan merekomedasikan untuk melaksanakan POMP Filariasis
diulang untuk seluruh Kabupaten.
Sementara Sejak tahun 2005, sebagai unit
pelaksana atau IU (implementation unit) penanganan filariasis adalah setingkat
kabupaten/kota. Artinya, satuan wilayah terkecil dalam program ini adalah
kabupaten/kota, baik untuk penentuan endemisitas maupun pelaksanaan POMP
filariasis. Bila sebuah kabupaten/kota sudah endemis filariasis, maka kegiatan
POMP filariasis harus segera dilaksanakan. Agar mencapai hasil optimal sesuai
dengan kebijakan nasional eliminasi filariasis dilaksanakan dengan memutus
rantai penularan, yaitu dengan cara POMP filariasis untuk semua penduduk di
kabupaten/kota tersebut kecuali anak berumur kurang dari 2 tahun, ibu hamil,
orang yang sedang sakit berat, penderita kronis filariasis yang dalam serangan
akut dan balita dengan marasmus/kwasiorkor dapat ditunda pengobatannya.
Pada
tahun 2013 telah dilakukan pemeriksaan darah jari di empat Puskesmas dengan
hasil yang menunjukan MF rate lebih dari 1 % yaitu 5.03 %.Dari hasil
pemeriksaan tersebut menunjukan bahwa di kabupaten kubu raya merupakan daerah
endemis filarial. Seperti terlihat dalam tabel berikut.
Tahapan pengobatan Filaria di Kabupaten Kubu Raya dimulai sejak
masih bergabung dengan kabupaten Pontianak tahun 2002 dan masih terus
dilaksanakan sampai sekarang, kalau merujuk pengobatan Filaria maka sebagai
Implementasi Unit adalah Tingkat Kabupaten sementara Kabupaten Kubu raya masih
mempergunakan Implementasi unit tingkat Puskesmas. Data pelaksanaan pengobatan
menurut puskesmas seperti terlihat dalam tabel berikut.
Cakupan Pemberian Obat Massal
Pencegahan Filariasis Tahun 2013 seperti dalam tabel dibawah menunjukan adanya
peningkatan cakupan pada tahun 2013.Target POMP filariasis pada tahun 2013
adalah 104.573 dan cakupan yang dicapai adalah 75.295 (72%) hasil ini diatas
target yang ditetapkan sebesar 65 %, untuk meningkatkan cakupan perlu dilakukan
advokasi terus menerus kepada pemangku kebijakan untuk mendapatkan komitmen dan
kesinambungan penganggaran dalam upaya mencapai tujuan eliminasi filariasis di
Indonesia tahun 2020.
Sementara Kasus Klinis Filariasis sampai dengan tahun
2013 di Kabupaten Kubu Raya ada 52 kasus klinis filariasis. Jumlah tersebut
belum menggambarkan situasi yang sebenarnya kemungkinan masih ada kasus lain
yang belum dilaporkan sehingga masih perlu ditingkatkan penemuan kasus klinis
filariasis di masyarakat.
b.
Pengendalian penyakit
Schistosomiasis
Schistosomiasis
atau penyakit demam keong adalah penyakit menular menahun yang disebabkan oleh
cacing schistosoma (serkaria) cacing ini hidup dalam pembuluh darah vena
manusia dan binatang mamalia di daerah tropik dan sub tropik. Cacing dewasa
hidup di dalam vena mesenterica superior serta cabang- cabangnya, di Indonesia
hanya ditemukan di Provinsi Sulawesi Tengah yaitu di dataran tinggi Lindu
(Kabupaten Sigi), Napu dan Bada (Kabupaten Poso). Penyakit ini pertama ditemukan
di Lindu pada tahun 1937 (Brug & Tesch), sedangkan hospes perantaranya baru
ditemukan pada tahun 1971 yakni berupa keong yang kemudian diidentifikasi oleh
Davis dan Carney (1972) sebagai Oncomelania hupensis lindoensis, keong ini
hidup ditempat-tempat yang becek terlindung dari terik matahari langsung.
Penyakit ini berbahaya, karena dapat
menimbulkan kematian. Gejala klinis akut penyakit ini antara lain adalah
urtikaria/dermatitis, demam, malaise, mual/muntah, diare. Pada tahap lanjut
dapat menimbulkan sindroma disentri, ikterus, udema, ascites, hematemesis,
anemia, hepato megali dan splenomegali. Akhirnya penderita dapat meninggal
akibat kerusakan hepar yang irreversible atau kegagalan fungsi organ – organ
vital.
Siklus Penularan Schistosomiasis Daur
hidup Schistosoma japonicum,dimulai ketika terjadi proses infeksi pada manusia.
Infeksi ini dimulai dari masuknya bentuk infektif (cercaria) menembus kulit
pada waktu manusia masuk ke dalam air yang mengandung cercaria. Di dalam tubuh
manusia, cecaria akan berubah bentuk menjadi schistosomula yang akan mengikuti
sistem peredaran darah , masuk kedalam jantung kanan, paru – paru, ke dalam
jantung kiri dan keluar ke sistem peredaran darah besar dan menjadi dewasa di
dalam hati. Setelah dewasa cacing ini kembali ke vena porta dan vena usus dan
kemudian cacing betina bertelur setelah berkopulasi. Telur dapat menembus
keluar pembuluh darah, berimigrasi di jaringan dan akhirnya masuk ke dalam
lumen usus untuk kemudian ditemukan di dalam tinja. Telur menetas dalam air,larva
yang keluar disebut mirasidium. Mirasidium masuk ke dalam tubuh keong
Oncomelania hupensis lindoensis dan berkembang menjadi sporokista I dan
sporokista II dan kemudian menghasilkan cercaria. (Hadidjaja, 2000).
Schistosomiasis atau penyakit demam keong di Kabupaten Kubu
Raya belum ditemukan
c.
Pengendalia
Kecacingan
Di Kubu Raya masih banyak penyakit yang merupakan masalah
kesehatan, salah satu diantaranya ialah cacingan yang ditularkan melalui tanah.
Cacingan ini dapat mengakibatkan menurunnya kondisi kesehatan, gizi, kecerdasan
dan produktifitas penderitanya sehingga sehingga secara ekonomi banyak
menyebabkan kerugian. Cacingan menyebabkan kehilangan karbohidrat dan protein
serta kehilangan darah, sehingga menurunkan kualitas sumber daya manusia.Prevalensi
cacingan di Kabupaten Kubu Raya pada umumnya masih sangat tinggi, terutama pada
golongan penduduk yang kurang mampu dengan sanitasi yang buruk.
Prevalensi Cacingan Tahun 2013 dari
hasil survey yang dilakukan dinas Kesehatan Kabupaten kubu Raya menunjukan prevalensi cacingannya diatas 20%. Pada
survey tersebut pemeriksaannya menggunakan eosin. Adapun data prevalensi dapat
dilihat dalam tabel berikut.
E.
Pengendalian Vektor
Penyakit tular vektor masih menjadi masalah utama
di Indonesia. Salah satu upaya preventif pengendalian penyakit tular vektor
yaitu dengan melakukan pengendalian vektor. Selama tahun 2013, di Pengendalian
Vektor telah dilakukan berbagai kegiatan, yang terbagi menjadi kegiatan
peningkatan SDM entomolog kesehatan, pemetaan vektor dan survei entomologi.
a.
Peningkatan SDM entomologi
b.
Pemetaan vektor
c.
Survei entomologi
a. Pemetaan Vektor (Mapping
Vektor) Data pemetaan vektor diperoleh dari laporan konfirmasi hasil survei
vektor yang dilaksanakan oleh timat Pusat dan Tingkat Provinsi serta Kabupaten
dengan sumber dana dari APBN. Telah dilakukan pemetaan Resistensi Ae. Aegypti di Kubu Raya, hasil
pemetaan resistensi pada tahun 2013 yang dilaksanakan di Wilayah kerja
Puskesmas Sui Durian ternyata hasilnya nyamuk tidak ada yang resisten terhadap
insektisida
Pada saat terjadi KLB malaria di Puskemas Sui Kerawang desa Tanjung
Beringin telah dilakukan Kegiatan Survai Cepat, Longitudinal Survei dengan hasil kegiatan sebagai berikut
1.
Habitat Perkembangbiakan Nyamuk Anopheles
Habitat perkembangbiakan
nyamuk Anopheles diamati dengan
melakukan pencidukan larva pada semua tipe perairan yang ada di wilayah survei.
Hasilnya menunjukkan bahwa terdapat dua tipe perairan yang positif larva Anopheles dan menjadi habitat
perkembangbiakan larva Anopheles,
antara lain kobakan yang ditumbuhi rumput dan lumut serta parit kecil (kanal
cacing) bagi perairan perkebunan.
2.
Jenis dan kepadatan nyamuk Anopheles
supec vektor malaria
Untuk
mengetahui nyamuk Anopheles yang
kontak dengan manusia (suspec vektor) dilakukan penangkapan nyamuk malam hari metode human landing collection (HLC),
selama 12 jam antara jam 18.00 – 06.00. Hasil penangkapan nyamuk malam hari
mendapatkan dua spesies Anopheles suspec
vektor, antara lain Anopheles nigerismus
dan An. peditaeniatus Kepadatan
nyamuk berfluktuasi, kepadatan tertinggi terjadi pada jam 21.00-00.00.
Kegiatan Tahun Lokasi Sumber biaya Survai cepat pada situasi khusus
(KLB) 2012 Cirebon-Jabar, Pesisir Selatan- Sumbar, Morotai-Maluku Utara,
Bireun-Aceh, Kepulauan Seribu Provinsi DKI Jakarta (4 Provinsi) APBN
Longitudinal Survai Vektor Malaria 2010- 2012 Kalimantan-Sulawesi (10
Provinsi), tiap bulan sekali GF R 8
135. 135 Kegiatan survei cepat yang bersumber biaya APBN 2012 dilakukan
di 5 (lima) lokasi/Provinsi yaitu Jawa Barat(Kota Cirebon), Sumatera Barat
(Kabupaten Pesisir Selatan), Maluku Utara(Kabupaten Morotai) dan Provinsi NAD
(Kabupaten Bireun). Kegiatan survei cepat vektor tahun 2012 dilaksanakan pada
situasi khusus yaitu: 1) Pada saat KLB penyakit Chikungunya di kecamatan
Gandapura, Kabupaten Bireun Provinsi NAD 2) KLB DBD di Kabupaten Pesisir
Selatan, Provinsi Sumatera Barat 3) Persiapan sail morotai di Kabupaten Morotai
Provinsi Maluku Utara 4) Terjadinya peningkatan kepadatan populasi nyamuk di
Kota Cirebon 5) Dalam rangka mendukung eliminasi malaria di Kepulauan Seribu,
Provinsi DKI Jakarta. Tujuan dari kegiatan survei cepat adalah : untuk
mengetahui gambaran faktor resiko kemungkinan terjadinya penyakit tular vektor
sebagai upaya pencegahan atau pengendalian vektor yang tepat di lokasi khusus.
Dari hasil kegiatan survai cepat yang telah dilaksanakan di masing-masing
Provinsi dapat diketahui bahwa : 1. Kota CirebonProvinsi Jawa Barat Dari
informasi masyarakat dilaporkan bahwa kota Cirebon mengalami peningkatan
kepadatan populasi nyamuk yang aktif menggigit malam hari. Untuk itu dilakukan
survei cepat di 5 kecamatan, masing-masing kecamatan 1 kelurahan dan
masing-masing kelurahan 1 RW. Lokasi yang disurvei adalah : - Kecamatan
Pekalipan, kelurahan jakasatru, RW 04, 1 kasus - Kecamatan Harja Muhti,
kelurahan Larangan, RW 01, 23 kasus - Kecamatan Kesambi, kelurahan Karya mulia,
RW 17, 13 kasus - Kecamatan Kejaksan, kelurahan Sukapura, RW 04, 1 kasus -
Kecamatan Wungkuk, kelurahan pengambiran, RW 14, 1 kasus Dari hasil survei
cepat (entomologi) yang dilakukan di 5 kecamatan dan 6 kelurahan di kota
cirebon didapatkan bahwa tempat perkembangbiakan potensial Ae aegypti yang
ditemukan adalah bak mandi, ember, drum, bak WC dan tempayan dengan Angka Bebas
Jentik (ABJ) rata-rata 94 %. Sebagian besar jentik Ae. aegypti dominan
ditemukan di bak mandi. Selain itu ditemukan pula tempat perkembangbiakan
potensial nyamuk culex di Parit/anak sungai yang ada di 5 kecamatan dan 6 kelurahan
tersebut dengan kepadatan tinggi yaitu 40 ekor/cidukan. Kondisi lingkungan di
parit tersebut banyak sampah sehingga air tidak mengalir. Hal itu yang
menyebabkan terjadinya peningkatan kepadatan nyamuk Culex sp. Dari hasil
penangkapan nyamuk pada malam hari ditemukan nyamuk Culex sp. dengan jumlah
yang cukup tinggi 10 ekor/menit.
136. 136 Kegiatan pengendalian vektor antara lain larvasidasi sudah
dilaksanakan dengan menggunakan insektisida vectobac WG dengan pelarut air lalu
disemprotkan ke tempat saluran-saluran air yang terdapat jentik Culex
sp.Disamping itu melakukan pembersihan sampah di saluran air secara gotong
royong.Kegiatan Fogging tidak perlu dilakukan di lokasi karena dari hasil
pengamatan vektor dan kasus DBD di 5 (lima) wilayah kecamatan cukup rendah
sehinggakurang efektif terhadap nyamuk Culex sp. Fogging hanya efektif kurang
lebih 30-60 menit. Nyamuk Culex sp. aktif menggigit pada malam hari. 2.
Kabupaten Pesisir Selatan- Provinsi Sumatera Barat. Kegiatan survei cepat
vektor dilaksanakan di Desa Nagari Pasir Ganting Kecamatan Pancung soal wilayah
kerja Puskesmas Indrapura, kabupaten pesisir selatan, Provinsi Sumatera Barat
dalam rangka investigasi KLB. Tujuankegiatan survei cepat vektor adalah untuk
memastikan terjadinya KLB dan penyakit yang menyebabkan KLB,mengidentifikasi
wilayah penyebaran kasus dan;mempelajari faktor risiko terjadinya KLB dan
identifikasi vektor di daerah KLB. Dari hasil survei cepat vektor diketahui KLB
DBD di Desa Pasir Ganting terjadi karena ditemukan vektor dan agen penular
penyakit di daerah tersebut yaitu ditemukannya jentik Aedes sp. (Ae.aegypti dan
Ae.albopictus) dengan nilai ABJ (Angka Bebas Jentik) yang rendah (ABJ PE69,6%)
dan (ABJ Survei93,02%). Disamping itu Kabupaten Pesisir Selatan merupakan daerah
endemis DBD, sehingga dengan mobilitas penduduk resiko penularan dan penyebaran
kasus sangat memungkinkan. Sampai dengan bulan April 2012, Desa Pasir Ganting
tidak dilaporkan adanya kasus malaria, meskipun sebagai daerah endemis
malaria.Hal ini bisa disebabkan karena tidak ditemukan jentik Anopheles sp.
pada saat dilakukan survei pada breeding places yang berupa lagoon dan kobakan
yang disebabkan kondisi breeding places telah mengalami perubahan, sehingga
tidak menjamin survival dari jentik Anopheles sp, oleh karena itu sebaiknya
perlu dilakukan Human Landing Collection (HLC) untuk mengetahui kepadatan
nyamuk dewasa Anopheles sp.Di lokasi juga masih ditemukan penderita baru suspek
DBD di Pasir Ganting maka periode KLB Demam Berdarah Dengue belum berakhir sehingga
masih perlu dilakukan upaya monitoring. Upaya pengendalian telah dilakukan
Dinas Kesehatan Kabupaten Pesisir Selatan melalui penyuluhan/sosialisasi,
larvasidasi dan fogging, namun perlu upaya yang lebih cepat dalam deteksi dini
kasus dan upaya preventif lainnya. Diagnosa kasus DBD di Puskesmas berdasarkan
gejala klinis dan pemeriksaan fisik sehingga perlu ditunjang dengan pemeriksaan
penunjang lain (laboratorium). 3. Kabupaten Morotai – Provinsi Maluku Utara.
Kegiatan survei cepat di kabupaten morotai dilakukan dalam rangka persiapan
sail morotai yang dilakukan untuk mengetahui faktor resiko
137. 137 terjadinya penyakit tular vektor di Kabupaten Morotai dalam
upaya pencegahan dan pengendalian penyakit tular vektor.Lokasi kegiatan Sail
Morotai direncanakan dilakukan di Desa Daruba, Bere-bere, Sofi, Pulau Dodola
dan pulau Sumsum. Dari hasil survei jentik nyamuk ditemukan tempat
perkembangbiakan potensial positif jentik Aedessp. berupa tempurung kelapa,
perahu nelayan, ember, drum, bak mandi. Selain itu ditemukan pula tempat
perkembangbiakan jentik positif Anopheles sp. dirawa, sekitar permukiman
penduduk dan bandara, parit, kubangan bekas hewan dan bekas kendaran serta
parit(galian) yang belum selesai dikerjakan.Dari survei nyamuk malam hari di
pulau Dodala dan pulau Sumsum ditemukan nyamuk Culex sp dan Aedes sp dan agas.
Di lokasi (wilayah) dilakukan pula survei lalat yang banyak ditemukan atau
berpusat di pasar disebabkan pengelolaan sampahnya kurang baik. 4. Kabupaten
Bireun- Provinsi Nangroe Aceh Darussalam. Menurut Dinkes Kabupaten Bireun, NAD,
Di Kecamatan Gandapura Kabupaten Bireun, Provinsi NAD terjadi peningkatan kasus
tersangka Chikungunya, di tahun 2010 ditemukan 33 suspect chikungunya, pada
bulan Desember 2011 ditemukan22 suspect chikungunya, dan pada tanggal 24
Januari 2012 ditemukan 58 suspect chikungunya. Total suspectChikungunya dari
tanggal 27 Desember 2011 sampai dengan 24 Januari 2012 sebanyak 80 orang
suspect.Berdasarkan laporan KLB (W1) di Kecamatan Gandapura telah terjadi KLB
Cikungunya di 5 desa yaitu Desa Cot Jabet, Lingka Kuta, Lapang Timu, Alumangki,
Teupin Siron. Dari hasil kegiatan survei cepat vektor cikungunya diketahui
bahwa wilayah kerja Puskesmas Gandapura, Kabupaten Bireun, Provinsi NAD
ditemukan beberapa jenis tempat perkembangbiakan positif jentik Aedes sp.
berupa bak mandi, ember, vas bunga, dispenser, drum, ban bekas, tempurung
kelapa, botol bekas.Sebagian besar ditemukan di ban bekas. Dari 830 container
yang diperiksa, 87 container positif jentik Aedes (CI 10,5%), Dari 163 rumah
yang diperiksa, 46 rumah positif jentik (HI 28,2%), dan Angka Bebas jentik
(ABJ: 71,8%). Meningkatnya kasus Chikungunya di kecamatan Gandapura, Kabupaten
Bireun- NAD kemungkinan karena kurangnya penyuluhan kepada masyarakat, serta
peran serta masyarakat dalam pemantauan jentik berkala dan PSN, kurangnya SDM
di puskesmas dalam pengendalian vektor.Dari hasil survai cepat vektor dapat
disimpulkan bahwa dalam intervensi nyamuk tempat-tempat perkembangbiakan
potensial nyamuk Aedes sp yang sulit dikuras atau yang terbengkalai supaya
diberikan larvasida. Dalam fogging /pengasapan nyamuk dewasa perlu diperhatikan
dosis, waktu, cuaca dan tenaga. 5. Kabupaten Kepulauan Seribu- Provinsi DKI
Jakarta. Survei cepat (rapid survei) monitoring eliminasi malaria di kepulauan
seribu, Provinsi DKI Jakarta, dilakukan di Pulau Pramuka, Pulau Untung
Jawa.Dari hasil survei cepat didapatkan bahwa dalam metodologi mapping vector
perlu mempertimbangkan parameter-parameter sebagai berikut,
138. 138 larva tiap cidukan, salinitas, pH dan suhu. Sehingga
parameter-parameter tersebut saling melengkapi. Dari survei vektor di Pulau
Pari ditemukan Larva Anopheles sundaicus denganbreeding places berupa empang,
salinitas 25‰. Larva Ae.aegyptiditemukan pada sumur yang berada diluar rumah,
Larva Culex spp. ditemukan di empang dengan salinitas 5-30‰. Di lokasi kegiatan
perlu dilakukan uji kerentanan vektor malaria (monitoring insektisida), karena
data ini yang belum dimiliki oleh Dinkes Provinsi DKI Jakarta dan Dinkes
Kabupaten Pulau Seribu. Dalam upaya pengendalian vektor malaria perlu
peningkatan kerjasama lintas sektoral , perlu SDM dibidang
entomologi/pengendalian vektor malaria. Tabel 2.C.4.3 Hasil Uji Kerentanan
Vektor Malaria dan Demam Berdarah Dengue c. Monitoring dan Evaluasi Kerentanan
Vektor Monitoring dan evaluasi kerentanan vektor dilakukan untuk mengetahui
ketahanan nyamuk terhadap insektisida yang telah digunakan. Monitoring dan
evaluasi kerentanan dilakukan terhadap vektor DBD dan vektor malaria. Hasil
evaluasi kerentanan terhadap vektor DBD (Aedes aegypti) menunjukan bahwa di
Sumatera Utara, Jawa Barat, Jawa Tengah dan Jawa Timur telah resisten terhadap
insektisida malathion 0,8% dan cypermethrin 0,025 %, serta toleran di Jambi,
Kalimantan Barat, Sulawesi Tenggara dan Sulawesi Utara Monitoring evaluasi
pemetaan kerentanan vektor DBD dilakukan di 8 lokasi Provinsi: 1) Sumatera
Utara (Kabupaten Langkat), 2)Jawa Barat (Kabupaten Cirebon), 3) Jawa Tengah
(Kabupaten Demak), 4) Jawa Timur (Kabupaten Bangkalan), 5) Jambi (Kabupaten
Batang Hari), 6) Kalimantan Barat (Kabupaten Ketapang), 7) Sulawesi Tenggara
(Kabupaten Konawe Selatan), 8) Sulawesi Utara (Kabupaten Bitung). Latar
belakang pemilihan lokasi dengan kriteria : - Lokasi tersebut merupakan daerah
endemis DBD - Pernah dilakukan penyemprotan ( Indoor Residual Spraying) vektor
DBD dengan menggunakan insektisida yang telah digunakan di lokasi. - Belum
pernah dilakukan uji kerentanan vektor DBD. No Kegiatan Tahun Lokasi Sumber
biaya 1. Uji kerentanan vektor malaria 2010-2012 Kalimantan-Sulawesi (10
provinsi) GF R 8 2012 (Mei) Belu-NTT APBN 2012 (Agustus) Paser-Kaltim APBN 2012
(September) Sorong-Papua Barat APBN 2. Uji kerentanan vektor DBD 2012 (Bulan
Mei ) Langkat-Sumut APBN (Bulan Juni) DKI Jakarta APBD-DKI Jakarta (Pelaksana BBTKL-
Jakarta)
139. 139 Tujuan monitoring evaluasi pemetaan kerentanan vektor DBD
untuk mengetahui gambaran keberadaan vektor DBD dan faktor resiko serta
permasalahan lainnya, status kerentanan dan sejarah penggunaan insektisida
terhadap vektor DBD yang digunakan di lokasi survei. Hasil kegiatan Monitoring
dan Evaluasi Pemetaan Kerentanan Vektor DBD di 8 (delapan) Provinsi dapat
dilihat pada lampiran 6. Hasil evaluasi kerentanan terhadap vektor malaria
menunjukan bahwa An. subpictus di Nusa Tenggara Timur masih rentan terhadap
insektisida bendiocarb 0,1 % dan lamda sihalotrin 0,05 %, An.punctulatusdi
Papua Barat masih rentan terhadap bendiocarb 0,1%, di Bengkulu An. kochi rentan
terhadap bendiocarb 0,1 % dan lamdasihalotrin 0,05%, di Kalimantan Tengah An.
tesselatustoleran terhadap lamdasihalotrin 0,05 % d. Monitoring dan Evaluasi
Efikasi Insektisida Monitoring dan evaluasi efikasi insektisida bertujuan untuk
mengetahui kemampuan insektisida dalam membunuh vektor. Monitoring dan evaluasi
efikasi dilakukan terhadap kelambu insektisida pengendali vektor malaria. Hasil
uji efikasi terhadap kelambu insektisida (olyset) di Kalimantan Timur masih
efektif membunuh An. sundaicus dan tidak efektif membunuh An. vagus, di
Gorontalo masih efektif membunuh An.vagus, di Kalimantan Barat tidak efektif
terhadap An. peditaeniatus, di Sulawesi Utara tidak efektif terhadap An.
parangensis, di Sulawesi Selatan tidak efektif terhadap An. vagus, di
Kalimantan Selatan efektif terhadap An.tesselatusdan di Sulawesi Barat efektif
terhadap An. Subpictus pada lampiran 8. Pelatihan yang diselenggaran oleh pusat
adalah : 1. Pelatihan TOT Jabatan Fungsional Entomologi Kesehatan ini dilakukan
oleh Subdit Pengendalian Vektor dan dilaksanakan di Bekasi dan Bogor, sebanyak
30 orang peserta selama 6 hari. 2. Pelatihan di Jakarta oleh Subdit Karkes,
pelatihan ini ada 3 kelas dan masing-masing kelas 30 orang. 3. Pelatihan oleh
Subdit Malaria, pelatihan ini dilaksanakan di Jakarta dan Sukabumi dengan
peserta sebanyak 20 orang per angkatan dan ada sebanyak 2 angkatan. 4.
Pelatihan Jabfung Entokes di BBPK Ciloto, pelatihan ini diselenggarakan oleh
BBPK Ciloto sebanyak 2 angkatan dan masing-masing angkatan dengan 30 peserta,
angkatan pertama untuk Jabatan Fungsional Entomologi Kesehatan Terampil dan angkatan
kedua untuk Jabatan Fungsional Entomologi Kesehatan Ahli 5. Pelatihan
Pengendalian Vektor Malaria, pelatihan ini diselenggarakan oleh BBPK Ciloto
dengan jumlah peserta sebanyak 30 orang
140. 140 6. Pelatihan Pengendalian Vektor dan Pemantauan Air Bersih,
Pelatihan ini diselenggarakan oleh pertamina bekerjasama dengan P2B2 dalam hal
ini Subdit Pengendalian Vektor dengan jumlah peserta sebanyak 30 orang. Sumber
dana yang dipakai dalam pelatihan ini dari Pertamina. Gambar 2.C.4.4 Pelatihan
Pengendalian Vektor di Bapelkes Cikarang Bekasi Gambar 2.C.4.5 Pelatihan
Pengendalian Vektor di Situ Burung Bogor
141. 141 Tabel 2.C.4.4 Beberapa Kegiatan
Fasilitasi/Sosialisasi/Narasumber di Subdit Pengendalian Vektor No Kegiatan
Tahun Output Sumber biaya 1. Pelatihan pengendalian vektor di daerah (sebagai
narasumber) 2012 Padang (2 kali), Batam, Jakarta (Subdit Karkes), Jakarta
(Subdit Arbovirosis), Tanjung Balai Karimun APBN Lhokseumawe KKP (APBN) 2.
Pelatihan pengendalian vektor di daerah (sebagai narasumber) 2012 Pangkal
Pinang, Makassar, Balikpapan, Tarakan APBD 3. Pelatihan pengendalian vektor di
daerah (sebagai narasumber) 2012 Jakarta-Sukabumi (Subdit Malaria)-2 kali GF R
8 Pelatihan yang diselenggarakan oleh daerah: 1. Pelatihan Pengendalian Vektor di
Pelabuhan, yang diselenggaraka oleh KKP Kementerian Kesehatan Tanjung Balai
Karimun dengan jumlah peserta sebanyak 30 orang. 2. Pelatihan Pengendalian
Vektor di Pelabuhan yang diselenggarakan oleh BTKL Kementerian Kesehatan
Provinsi Sulawesi Selatan di Makasar dengan peserta sebanyak 30 orang. 3.
Pelatihan Pengendalian Vektor di Pelabuhan yang diselenggarakan oleh KKP
Kementerian Kesehatan Provinsi Bangka Belitung di Pangkal Pinang dengan jumlah
peserta sebanyak 25 orang. 4. Pelatihan Pengendalian Vektor di Pelabuhan yang
diselenggarakan oleh di KKP Lhokseumawe dengan jumlah peserta sebanyak 28 orang
. 5. Pelatihan Pengendalian Vektor di Pelabuhan yang diselenggarakan oleh KKP
Kementerian Kesehatan Kabupaten Tarakan dengan peserta sebanyak 9 orang, sebagai
Nara Sumber dari Subdit Pengendalian Vektor dan Subdit Pengendalian
Arbovirosis. Tabel 2.C.4.5 Beberapa Jenis Pelatihan (Jabatan Fungsional, TOT
Entokes, Pelatihan Teknis Pengendalian Vektor) No. Kegiatan Tahun Frekwensi
Jumlah peserta Sumber biaya 1. Pelatihan Jabfung Entokes di BBPK Ciloto 2012 2
kali setahun 30 orang APBN (PPSDM- BBPK Ciloto) 2. Pelatihan Pengendalian
Vektor Malaria 2012 1 kali 30 orang APBN (PPSDM- BBPK Ciloto) 3. Pelatihan TOT
Entokes 2012 1 kali 30 orang APBN (PPSDM) 4. Pelatihan Pengendalian Vektor dan
Pemantauan Air Bersih 2012 1 kali 30 orang APBN (Pertamina) JUMLAH 5 Kali 150
orang
142. 142 Grafik 2.C.4.2 Pelatihan Entomologi Kesehatan yang
diselenggarakan di Pusat dan di Daerah Tahun 2012 5.5.5.5. Pengendalian
Penyakit Zoonosis a. Pengendalian Flu Burung Sampai saat saat ini daerah
tertular Flu Burung di Indonesia ada15 Provinsi, yaitu Provinsi Sumatera Barat,
Sumatera Utara, Sumatera Selatan, Riau, Lampung, Banten, DKI Jakarta, Jawa
Barat, Jawa Tengah, Jawa Timur, Sulawesi Selatan, Bali, DIY, Bengkulu dan NTB.
Terlihat melalui tabel di bawah ini, jumlah kasus Flu Burung cenderung menurun
pada tahun 2012 dibandingkan dengan tahun-tahun sebelumnya. Grafik 2.C.5.1
Jumlah Kasus, Kematian dan CFR Penyakit FB di Indonesia Penurunan ini terjadi
karena telah dilakukan pelatihan-pelatihan tatalaksana Flu Burung untuk petugas
kesehatan baik dari puskesmas, rumah sakit pemerintah maupun swasta. Selain itu
penyebarluasan Komunikasi, Informasi
143. 143 dan Edukasi (KIE) melalui poster, leaflet dan informasi
melalui media massa banyak mengenai tanda dan gejala flu burung kepada
masyarakat sehingga masyarakat lebih waspada terhadap Flu Burung. Namun
demikian, pada tahun 2012 dari 9 kasus konfirmasi Flu Burung seluruhnya
meninggal dunia (CFR 100%). Ke-9 kasus konfirmasi ini terjadi di Provinsi Jawa
Barat dilaporkan 2 kasus, DKI Jakarta, Banten, D.I. Yogyakarta, Bali, Bengkulu,
Riau dan Nusa Tenggara Barat masing-masing dilaporkan terjadi 1 kasus.Hal ini
dapat dijelaskan dari hasil penyelidikan epidemiologi adalah sebagai berikut:
1. Teridentifikasi pasien masih melakukan doctor shoping dan baru berobat ke
pelayanan kesehatan setelah beberapa hari mengalami gejala sehingga deteksi
dini kasus flu burung dan pemberian oseltamivir menjadi terlambat (lebih dari
48 jam). 2. Beberapa pasien tidak diberikan oseltamivir. 3. Masih terdapat
petugas kesehatan yang kurang waspada terhadap penyakit flu burung sehingga
pada saat melakukan anamnesa tidak menanyakan riwayat kontak dengan faktor
risiko karena gejala awal flu burung serupa dengan penyakit influenza musiman.
4. Banyak pasien yang sudah meminum obat warung sehingga tanda-tanda gejala flu
burung kurang jelas 5. Masih banyaknya peternak unggas rumahan (backyard farm)
yang kurang memperhatikan kebersihan lingkungan sehingga kasus flu burung masih
dapat ditemukan. Sampai saat ini masih diyakini bahwa flu burung pada manusia
ditularkan melalui unggas. 6. Adanya mobilisasi mutasi tenaga kesehatan yang
sudah mendapatkan Pelatihan Tatalaksana Kasus Flu Burung tergantikan dengan
tenaga yang relatif masih baru dan belum mendapatkan pelatihan tatalaksana Flu
Burung. Grafik 2.C.5.2 Distribusi kasus dan kematian Flu Burung Indonesia Bulan
Juni 2005 sd Desember 2012 Sampai saat ini kasus Flu Burung ( Konfirmasi )
telah dilaporkan di 15 Provinsi Indonesia dimana kasus terbanyak terdapat di
Provinsi DKI dan disusul oleh Provinsi Banten.
144. 144 Grafik 2.C.5.3 Kasus Flu Burung menurut jenis kelamin, Bulan
Juni 2005 sd Desember 2012 Kasus Flu Burung menurut jenis kelamin terlihat
bahwa sekitar 54,7% (105 orang) terkonfirmasi pada jenis kelamin perempuan dan
45,3% (87 orang) pada jenis kelamin laki-laki. Perbedaan sekitar 10% ini perlu
diteliti lebih lanjut apakah jenis kelamin mempengaruhi kekuatan imunitas
seseorang terhadap virus Flu Burung. Grafik 2.C.5.4 Kasus Flu Burung menurut
Kelompok Umur Bulan Juni 2005 sd Desember 2012 Berdasarkan grafik di atas
menunjukkan kasus Flu Burung banyak terjadi pada kelompok balita (< 5 tahun),
anak – anak (5 sd 14 tahun), remaja (15 sd 19 tahun) dan dewasa muda (20 sd 39
tahun). Ini berarti semua kelompok umur bisa terinfeksi virus Flu Burung.
LAKI-LAKI; 45,3% PEREMPUAN; 54,7%
145. 145 Grafik 2.C.5.5 Kasus Flu Burung menurut Faktor Risiko Bulan
Juni 2005 sd Desember 2012 Ada 2 (dua) faktor risiko terbesar yang dapat
menyebabkan terjadinya kasus Flu Burung yaitu kontak langsung 45 % (87 orang)
dan kontak lingkungan 41 % (78 orang). b. Pengendalian Rabies Hingga tahun 2012
saat ini terdapat 24 Provinsi tertular Rabies (SK Menteri Pertanian) yaitu
Provinsi Nangroe Aceh Darussalam (NAD), Sumatera Utara, Sumatera Barat, Riau,
Jambi, Bengkulu, Palembang, Lampung, Banten, Jawa Barat, Bali, NTT, Kalimantan
Barat, Kalimantan Tengah, Kalimantan Selatan, Kalimantan Timur, Sulawesi
Tenggara, Sulawesi Selatan, Sulawesi Barat, Sulawesi Utara, Sulawesi Tengah,
Gorontalo, Maluku Utara, Maluku). Provinsi Kalimantan Barat hingga saat ini
tidak dilaporkan adanya kasus Gigitan Hewan Penular Rabies (GHPR) begitu juga
tidak ada kasus lyssa.Namun demikian,status daerah kasus tertular rabies masih
belum dicabut oleh Kementerian Pertanian. Pada tahun 2012 spesimen positif
Rabies pada hewan sebanyak 1.155 spesimen dari 79.192 kasus gigitan yang
dilaporkan dari 24 provinsi tertular Rabies selama tahun 2012 (Grafik 2.C.5.6)
di bawah ini. Grafik 2.C.5.6 Jumlah Spesimen Positif Rabies pada hewan Tahun
2008 sd 2012
146. 146 Selama tahun 2012 kasus Rabies di hewan dilaporkan dari
provinsi Sulawesi Tengah, Maluku dan Sulawesi Utara Pemeriksaan spesimen otak
anjing terhadap Rabies dilakukan di Balai Penelitian Veteriner (BPVet)
dimasing- masing regional atau laboratorium hewan setempat (laboratorium tipe
C) dengan menggunakan metode pewarnaan seller dan FAT(Fluorescent Antibody
Technique) Apabila dibandingkan dengan tahun 2011, jumlah spesimen positif
Hewan Penular Rabies (HPR) menunjukkan penurunan. Hal ini diikuti oleh jumlah
kasus lyssa (Rabies pada manusia ) yang juga menurun, jumlah spesimen yang
diperiksa pada tahun 2012 sebanyak 1.155 spesimen, sedangkan kematian karena
lyssa sebanyak 135 kasus. Grafik 2.C.5.7 Jumlah Gigitan Hewan Penular Rabies
(GHPR) dan Post Exposure Treatment (PET) Tahun 2008 sd 2012 Dari grafik di atas
terlihat bahwa jumlah gigitan hewan penular rabies (GHPR) pada tahun 2012
(lebih rendah apabila dibanding dengan jumlah HPR pada tahun 2011, terlihat
juga terjadi peningkatan persentase penatalaksanaan kasus gigitan/Post Exposure
Treatment (PET) yaitu sebanyak 71.843 (85,52%) pada tahun 2011 dan sebanyak
69.402 (87,64%) pada tahun 2012. Grafik 2.C.5.8 Provinsi & Kabupaten/Kota
yang Melaporkan Adanya Lyssa Tahun 2008 sd 2012
147. 147 Dari Grafik di atas, terlihat daerah yang melaporkan adanya
kasus kematian akibat Rabies (lyssa) pada tahun 2008 adalah di 19 Provinsi.
Dari Tahun 2008 hingga 2011, provinsi yang terdapat lyssa jumlahnya cenderung
semakin menurun. Namun pada tahun 2012 jumlah provinsi yang melaporkan adanya
kasus lyssa sama dengan tahun 2011 yaitu sebanyak 16 Provinsi.Sedangkan jumlah
kabupaten/kota yang terdapat kasus lyssa relatif menurun yaitu sebanyak 65
Kab/Kota pada tahun 2011 dan sebanyak 65 Kab/Kota pada tahun 2012. Grafik
2.C.5.9 Lyssa per-Provinsi Tahun 2011 sd 2012 Dari grafik di atas terlihat
upaya terintegrasi yang telah dilakukan di Provinsi Bali berhasil menurunkan
kematian akibat rabies (lyssa) dari 23 lyssa menjadi 8 lyssa. Namun di Provinsi
Sulawesi Utara terjadi peningkatan lyssa dari 26 lyssa menjadi 35 lyssa dan
merupakan lyssa tertinggi di Tahun 2012. Hal ini terjadi karena banyaknya hewan
penular rabies yang diliarkan dan rendahnya cakupan vaksinasi anti rabies pada
hewan penular rabies tersebut. c. Pengendalian Leptospirosis Provinsi yang
masih melaporkan adanya kasus leptopirosis dari tahun 2005 sampai tahun 2012
adalah Provinsi DKI Jakarta, Jawa Tengah, Jawa Barat, Daerah Istimewa
Yogyakarta dan Jawa Timur (Grafik ..di bawah ini). Grafik 2.C.5.10 Provinsi
yang melaporkan adanya kasus Leptospirosis Tahun 2005 sd 2012 Peningktan Tajam
Banjir di Jakarta
148. 148 Dari grafik di atas distribusi Provinsi endemis di atas,
selama 6 tahun kebelakang ada lonjakan kasus Leptospirosis yang terjadi yakni
di tahun 2007 dan 2011. Tahun 2007, lonjakan terjadi akibat terjadinya banjir
besar di Provinsi DKI Jakarta pada bulan Februari dan pada tahun 2011 terjadi
pula peningkatan yang cukup tinggi yang terjadi di Provinsi DIY. Hal ini
dikarenakan terjadi KLB di Kabupaten Bantul. Grafik 2.C.5.11 Distribusi Kasus
Leptospirosis Tahun 2004 sd 2012 Pada tahun 2010 kasus Leptospirosis di
Indonesia dilaporkan sebanyak 409 kasus dengan 43 kasus kematian (CFR 10,51%).
Kasus-kasus ini ditemukan di delapan (8) Provinsi: DKI Jakarta, Jawa Barat,
Jawa Tengah, Yogyakarta, Jawa Timur, Bengkulu, Kepulauan Riau dan Sulawesi
Selatan. Pada bulan Maret 2011 telah terjadi wabah Leptospirosis di Yogyakarta,
dilaporkan sebanyak 39 kasus dengan 7 kasus kematian (CFR 17,95%) dan
Pemerintah Kabupaten Bantul menyatakan KLB Leptospirosis setelah dilaporkan
sebanyak 154 orang telah terinfeksi oleh Leptospira dan 12 orang di antaranya
meninggal (CFR 7,79%). Pada tahun 2012 terjadi 29 kasus kematian yang terjadi
di Provinsi Jawa Tengah dilaporkan 20 kematian, Provinsi D.I. Yogyakarta
dilaporkan 7 kematian dan Provinsi Jawa Timur dilaporkan 2 kematian. Grafik 2.C.5.12
Distribusi Kasus Leptospirosis menurut Provinsi Tahun 2012
149. 149 Dalam upaya pengendalian Leptospirosis Kementerian Kesehatan
telah melaksanakan berbagai upaya seperti membuat surat edaran kewaspadaan
Leptospirosis setiap tahun, pengadaan Rapid Test Diagnostic (RDT) sebagai
buffer stock apabila terjadi KLB, mendistribusikan media KIE seperti buku
pedoman, lefleat, poster, roll banner dll. Tetapi hingga saat ini Leptospirosis
di Indonesia terus menyebar dan menyebabkan kematian manusia. Beberapa masalah
dalam kegiatan penanggulangan Leptospirosis di Indonesia diantaranya sebagian
besar pasien Leptospirosis datang ke rumah sakit dalam keadaan terlambat, masih
rendahnya sensitivitas kemampuan petugas kesehatan dasar dalam mendiagnosa
leptospirosis, terbatasnya ketersediaan RDT serta managemen dan pelaporan yang
belum baik. Penanggulangan Kejadian Luar Biasa (KLB) leptospirosis ditujukan
pada upaya penemuan dini serta pengobatan segera penderita untuk mencegah
kematian, Intervensi lingkungan untuk mencegah munculnya sarang-sarang atau
tempat persembunyian tikus. d. Pengendalian Antraks Penyakit antraks merupakan
salah satu penyakit zoonosa yang menjadi masalah kesehatan masyarakat di
Indonesia.Penyakit ini disebabkan oleh kuman antraks (Bacillus anthracis).
Kuman ini dapat membentuk spora yang tahan terhadap perubahan lingkungan dan
dapat bertahan hidup selama 60 tahun didalam tanah, sehingga sulit untuk
dimusnahkan. Sumber penularan antraks adalah hewan peliharaan seperti sapi,
kerbau, kambing dan domba yang terinfeksi Bacillus anthracis. Manifestasi pada
manusia terjadi bila seseorang berhubungan dengan hewan yang sakit atau produk
hewan tersebut misalnya bulu, kulit, atau memakan daging hewan yang tertular
antraks.Selain itu penularan juga dapat terjadi bila seseorang menghirup spora
dari produk hewan yang sakit misalnya dari kulit atau bulu yang dikeringkan.
Hewan yang sering terkena adalah hewan ternak herbivora yang makan rumput dari
tanah yang terkontaminasi spora tetapi kadang-kadang dapat juga menulari hewan
liar yang memakan daging hewan yang telah tertular antraks.Penularan pada
manusia dapat terjadi bila mengkonsumsi daging dari ternak potong yang sedang
sakit antraks dan tidak dimasak dengan sempurna. Grafik 2.C.5.13 Situasi
Antraks pada manusia di Indonesia Tahun 2008 sd 2012
150. 150 Pada tahun 2010 telah dilaporkan kasus Antraks pada manusia
sebanyak 31 kasus dan 1 orang diantaranya meninggal (CFR 11,76%). Penderita
Antraks yang meninggal tersebut adalah penderita Antraks tipe pencernaan.
Sebanyak 24 kasus berasal dari Kabupaten Klaten, Provinsi Jawa Tengah dan 7
kasus berasal dari Kabupaten Maros Provinsi Sulawesi Selatan. Pada tahun 2010
jumlah kasus Antraks meningkat namun jumlah kematian menurun bila dibandingkan
dengan tahun 2009. Pada tahun 2011, terjadi peningkatan kasus yang berasal dari
Provinsi Jawa Tengah dan Provinsi Nusa Tenggara Timur. Pada tahun 2012
ditemukan kasus antraks kulit sebanyak 15 kasus pada bulan Maret 2012 dan 3
kasus pada Bulan Juni 2012 di Kabupaten Ende Provinsi Nusa Tenggara Timur.
Kembali dilaporkan sebanyak 4 kasus pada Bulan Agustus 2012 di Kabupaten Maros
Provinsi Sulawesi Selatan, sehingga total kasus pada tahun 2012 adalah sebanyak
22 kasus dan tidak ada kematian. Pengendalian kasus antraks dapat dilakukan
dengan peningkatan kegiatan surveilans yang intensif terhadap kasus antraks
dengan fokus daerah endemis atau daerah rawan lainnya.Kegiatan surveilans
diintensifkan pada hari-hari perayaan agama seperti Hari Raya Idul Fitri, Idul
Adha, Natal ataupun perayaan hari besar lainnya dan juga saat dimungkinkan
konsumsi daging meningkat. Gambar 2.C.5.1 Beberapa Kasus Antraks Kulit Grafik
2.C.5.14 Situasi Antraks pada Manusia di Daerah Endemis Antraks Tahun 2008 sd
2012
151. 151 Tahun 2012, kasus antraks hanya terjadi di Kabupaten Ende,
provinsi Nusa Tenggara Timur dan Kabupaten Maros, Provinsi Sulawesi Selatan.
Gambar 2.C.5.2 Peta Penyebaran Antraks di Indonesia e. Pengendalian Pes Sampai
tahun 2012 di Indonesia khususnya di Pulau Jawa masih terdapat 3 daerah fokus
Pes yang masih aktif, yaitu di 1) Provinsi Jawa Timur di Kabupaten Pasuruan ada
dua kecamatan yaitu: Kecamatan Tosari dan Kecamatan Nongkojajar. 2) Jawa Tengah
di Kabupaten Boyolali ; Kecamatan Selo dan Kecamatan Cepogo, 3) Yogyakarta di
Kabupaten Sleman, Kecamatan Cangkringan. Kegiatan Pengendalian dan
Penanggulangannya masih tetap dilakukan secara rutin dengan menitikberatkan
kepada pengamatan secara aktif dan pasif pada penduduk setempat maupun
hewan-hewan rodensia dan pinjalnya yang masih menjadi sumber penularan/
vektornya. Grafik 2.C.5.15 Situasi Spesimen Pes pada Manusia yang Diperiksa
Tahun 2004 sd 2012
152. 152 Kegiatan spesimen pes yang dilakukan terakhir adalah pada
tahun 2009, sampai dengan tahun 2012 di Indonesia belum ditemukan lagi
penderita Pes (yang positif kuman Pes). Sedangkan hasil pengamatan yang berupa
pemeriksaan serologis terhadap spesimen-spesimen yang berasal dari suspek Pes
dan spesimen serum rodensia sampai dengan tahun 2007 masih terdapat beberapa
yang positif antibodi Pes. Demikian juga masih ditemukannya kuman Pes pada
rodensia dan pinjalnya di daerah-daerah fokus Pes. Grafik 2.C.5.16 Situasi
Spesimen yang diperiksa pada Rodent Tahun 2004 sd 2012 Dari grafik diatas,
terlihat dari data tahun 2010 – 2012 jumlah spesimen kosong, hal ini disebabkan
sejak tahun 2010 sampai dengan 2012 tidak ada laporan kasus yang masuk. 0 1000
2000 3000 4000 5000 6000 DIPERIKSA 3157 1190 4762 5540 1214 3175 407 0 0
POSITIF 3 4 3 16 12 0 34 0 0 2004 2005 2006 2007 2008 2009 2010 2011 2012
































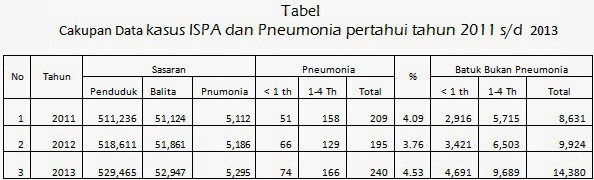
































Tidak ada komentar:
Posting Komentar
Untuk Sementara Komentar Kami Tutup
--Terima Kasih--
Catatan: Hanya anggota dari blog ini yang dapat mengirim komentar.